Wystawianie recept to jedna z kluczowych kompetencji w pracy każdego profesjonalisty medycznego. W obliczu dynamicznych zmian w przepisach oraz dominacji e-recepty, niezbędna jest aktualna i precyzyjna wiedza. Ten artykuł stanowi kompleksowy przewodnik, który pomoże lekarzom, pielęgniarkom, farmaceutom i innym uprawnionym osobom prawidłowo i bezpiecznie ordynować leki, minimalizując ryzyko błędów.
Wystawianie recept w Polsce: klucz do bezpiecznej i zgodnej z prawem praktyki
- E-recepta jest standardem, a recepty papierowe są dopuszczalne tylko w wyjątkowych sytuacjach.
- Uprawnienia do wystawiania recept posiada szeroki krąg profesjonalistów medycznych, zróżnicowany w zakresie.
- Prawidłowa e-recepta wymaga precyzyjnych danych pacjenta, podmiotu, osoby wystawiającej oraz leku.
- Najczęstsze błędy to nieprecyzyjne dawkowanie, błędy w kodzie EAN i przekroczenie dozwolonej ilości leku.
- Recepty roczne pozwalają na terapię do 360 dni, z jednorazowym wydaniem leku na maksymalnie 120 dni.
- Leki narkotyczne i psychotropowe podlegają zaostrzonym przepisom, w tym krótszemu terminowi ważności recepty.

Wystawianie recept bez tajemnic: Dlaczego znajomość aktualnych przepisów jest kluczowa?
Bieżąca znajomość przepisów dotyczących wystawiania recept jest absolutnie fundamentalna dla każdego profesjonalisty medycznego. W Polsce e-recepta stała się standardem, co oznacza, że większość procesów związanych z ordynowaniem leków odbywa się cyfrowo, za pośrednictwem systemu teleinformatycznego (platforma P1). To wymusza na nas nie tylko znajomość medycyny, ale także zasad działania systemów i obowiązujących regulacji prawnych.
Uprawnienia do wystawiania recept posiada szeroki krąg profesjonalistów, choć ich zakres jest zróżnicowany. Należą do nich: lekarze, lekarze dentyści, farmaceuci, pielęgniarki, położne, felczerzy i starsi felczerzy. Każda z tych grup ma jasno określone kompetencje, na przykład pielęgniarki i położne mogą ordynować określone leki w ramach kontynuacji leczenia, a farmaceuci mogą wystawić receptę farmaceutyczną w sytuacji zagrożenia zdrowia pacjenta. Podstawowymi aktami prawnymi regulującymi tę kwestię są Ustawa Prawo farmaceutyczne oraz Rozporządzenie Ministra Zdrowia w sprawie recept. Ich znajomość pozwala uniknąć błędów, które mogłyby mieć poważne konsekwencje zarówno dla pacjenta, jak i dla nas samych.
Anatomia poprawnej e-recepty: Jakie dane są absolutnie niezbędne do jej ważności?
Prawidłowo wystawiona e-recepta to podstawa bezpiecznej farmakoterapii. Aby była ona ważna i mogła zostać zrealizowana w aptece, musi zawierać szereg precyzyjnych informacji. Przyjrzyjmy się kluczowym elementom.
Sekcja pacjenta
Na recepcie muszą znaleźć się podstawowe dane identyfikacyjne pacjenta: imię, nazwisko, adres zamieszkania oraz numer PESEL. Dodatkowo, niezwykle istotne są kody uprawnień dodatkowych, które wpływają na poziom odpłatności leku. Warto je znać i precyzyjnie oznaczać, aby pacjent mógł skorzystać z przysługujących mu zniżek. Do najczęściej spotykanych należą:
- S – dla seniorów powyżej 75. roku życia, uprawniających do bezpłatnych leków z listy „S”.
- DZ – dla zasłużonych honorowych dawców krwi, którym przysługują bezpłatne leki z listy leków refundowanych.
- IB – dla inwalidów wojennych i wojskowych, uprawnionych do bezpłatnych leków.
- ZK – dla żołnierzy zawodowych, którzy otrzymują bezpłatne leki w związku z pełnioną służbą.
Prawidłowe oznaczenie tych kodów to nasz obowiązek, który przekłada się bezpośrednio na korzyść pacjenta.
Dane podmiotu i osoby wystawiającej
Recepta musi jednoznacznie wskazywać, kto i gdzie ją wystawił. Obejmuje to nazwę i adres podmiotu leczniczego oraz jego numer REGON. W przypadku osoby wystawiającej niezbędne jest podanie imienia, nazwiska oraz numeru prawa wykonywania zawodu (NPWZ). Te informacje są kluczowe dla weryfikacji uprawnień i odpowiedzialności za ordynację.
Kluczowe informacje o leku
Sercem każdej recepty są informacje o przepisywanym leku. Muszą one być niezwykle precyzyjne i obejmować: nazwę leku (zarówno międzynarodową, jak i handlową, jeśli to konieczne), jego postać (np. tabletki, syrop, maść), dawkę (np. 10 mg, 500 mg) oraz ilość (np. 3 opakowania po 30 tabletek). Absolutnie kluczowy jest również szczegółowy sposób dawkowania. Bez niego farmaceuta może mieć problem z realizacją recepty, a pacjent z prawidłowym stosowaniem leku.
Przeczytaj również: Tabletki na cukrzycę typu 2: przewodnik po lekach na receptę
Unikalny numer recepty
Każda e-recepta otrzymuje unikalny numer generowany przez system teleinformatyczny. Ten numer jest kluczowy dla jej identyfikacji i realizacji. Działa jak cyfrowy dowód istnienia i ważności recepty, umożliwiając jej śledzenie w systemie.
Nie możemy zapomnieć o datach: dacie wystawienia recepty oraz opcjonalnej dacie "realizacji od", która pozwala na odroczenie terminu rozpoczęcia kuracji.
Sztuka precyzyjnego dawkowania: Jak formułować zapisy, by uniknąć problemów w aptece?
Precyzyjne dawkowanie to jeden z najważniejszych elementów poprawnej recepty. Niejednokrotnie spotykam się z sytuacjami, gdzie nieprecyzyjny zapis dawkowania prowadzi do problemów w aptece, a co gorsza, do nieprawidłowego stosowania leku przez pacjenta. Farmaceuta ma obowiązek wydać mniejszą ilość leku, jeśli dawkowanie nie pozwala na obliczenie dokładnej ilości potrzebnej na cały okres terapii. To oznacza, że pacjent może nie otrzymać pełnego zapasu leku, co zakłóca ciągłość leczenia.
Aby uniknąć takich sytuacji, zawsze należy stosować jasne i jednoznaczne sformułowania. Oto kilka przykładów poprawnych zapisów dawkowania:
- 1 tabletka raz dziennie
- 5 ml syropu 2 razy dziennie
- 2 krople do każdego oka 3 razy dziennie
- Smarować cienką warstwą zmienioną chorobowo skórę 2 razy dziennie
Należy bezwzględnie unikać nieprecyzyjnych sformułowań, takich jak "wiadomo", "według zaleceń" czy "doraźnie" bez określenia maksymalnej dawki dobowej. Takie zapisy są niewystarczające i uniemożliwiają farmaceucie prawidłowe wydanie leku. W przypadku leków "doraźnych" zawsze należy podać maksymalną dawkę dobową lub maksymalną ilość leku, jaką pacjent może przyjąć w ciągu dnia, np. "doraźnie, maksymalnie 2 tabletki na dobę". Pamiętajmy, że nasza precyzja to bezpieczeństwo pacjenta.
Recepta roczna w praktyce: Jak prawidłowo zaplanować 360-dniową terapię?
Recepta roczna to wygodne rozwiązanie dla pacjentów wymagających długotrwałej terapii. Może być wystawiona na okres kuracji do 360 dni, co znacznie ułatwia zarządzanie lekami. Należy jednak pamiętać o kluczowej zasadzie: jednorazowo pacjent może wykupić zapas leku na maksymalnie 120 dni. System teleinformatyczny automatycznie oblicza ilość leku do wydania, uwzględniając ten limit. Oznacza to, że pacjent będzie musiał kilkukrotnie odwiedzić aptekę, aby odebrać cały przepisany zapas.
Ważną funkcją jest również data "realizacji od". Pozwala ona świadomie zarządzać terminem rozpoczęcia kuracji i odroczyć moment wykupienia leku. Jest to szczególnie przydatne, gdy pacjent ma jeszcze zapas leku z poprzedniej recepty i chcemy uniknąć marnotrawstwa lub zbyt wczesnego gromadzenia medykamentów.
Warto również zwrócić uwagę na nadchodzące zmiany. Według danych Portalu Gov.pl, od kwietnia 2026 roku system teleinformatyczny będzie uwzględniał realne wielkości opakowań dostępnych w obrocie. Ma to na celu usprawnienie realizacji recept i uniknięcie sytuacji, gdy pacjent nie mógł wykupić pełnej ilości leku z powodu braku odpowiednich opakowań. To krok w stronę jeszcze większej precyzji i wygody dla pacjentów i farmaceutów.
Recepty na specjalnych zasadach: Co musisz wiedzieć o lekach refundowanych, psychotropowych i "pro familiae"?
Oprócz standardowych recept, w naszej praktyce spotykamy się z różnymi rodzajami ordynacji, które wymagają szczególnej uwagi i znajomości specyficznych przepisów. Dotyczy to zarówno kwestii odpłatności, jak i leków o szczególnym statusie.
Poziomy odpłatności to kluczowy element, który musimy prawidłowo określić na recepcie, aby pacjent mógł skorzystać z przysługujących mu zniżek. Najczęściej spotykane to:
- B (bezpłatny) – dla leków, które są w pełni refundowane dla określonych grup pacjentów lub w konkretnych wskazaniach.
- R (ryczałt) – stała, niska opłata za lek, niezależna od jego ceny.
- 30% – pacjent pokrywa 30% ceny leku, pozostałe 70% jest refundowane.
- 50% – pacjent pokrywa 50% ceny leku, pozostałe 50% jest refundowane.
Prawidłowe określenie poziomu odpłatności wymaga znajomości listy leków refundowanych i wskazań do ich stosowania.
Szczególne zasady dotyczą recept Rpw. na środki odurzające i psychotropowe (leki z grup I-N i II-P). W ich przypadku obowiązują zaostrzone wymogi: konieczność precyzyjnego dawkowania przy każdej ilości opakowań oraz ograniczony termin ważności recepty do 30 dni. To środki mające na celu kontrolę obrotu tymi substancjami i minimalizację ryzyka nadużyć.
Warto również pamiętać o zasadach wystawiania recept "pro auctore" (dla siebie) i "pro familiae" (dla członków rodziny). Choć są one dopuszczalne, podlegają pewnym ograniczeniom, np. leki psychotropowe i narkotyczne nie mogą być przepisywane w ten sposób. Zawsze należy postępować zgodnie z etyką zawodową i obowiązującymi przepisami, aby uniknąć konfliktu interesów.
W sytuacjach nagłych, gdy zdrowie pacjenta jest zagrożone, farmaceuta ma prawo wystawić receptę farmaceutyczną. Jest ona zawsze pełnopłatna i służy zapewnieniu natychmiastowej pomocy, gdy nie ma możliwości uzyskania recepty lekarskiej.
Najczęstsze błędy, które unieważniają receptę: Praktyczna lista do weryfikacji przed podpisem
Nawet doświadczeni profesjonaliści mogą popełniać błędy przy wystawianiu recept. Poniżej przedstawiam listę najczęściej spotykanych pomyłek, które mogą unieważnić receptę lub spowodować problemy z jej realizacją w aptece. Warto ją traktować jako checklistę przed finalnym zatwierdzeniem ordynacji:
- Błędny kod EAN a utrata zniżki przez pacjenta: Wprowadzenie nieprawidłowego kodu EAN (Europejskiego Kodu Towarowego) leku, zwłaszcza w przypadku leków refundowanych, może pozbawić pacjenta prawa do refundacji. Zawsze należy dokładnie weryfikować ten kod, aby pacjent nie musiał ponosić pełnych kosztów leczenia.
- Niezgodność danych pacjenta: Zmiana nazwiska, adresu lub inne niezgodności w danych pacjenta (np. błąd w numerze PESEL) mogą uniemożliwić realizację recepty. Zawsze należy weryfikować dane pacjenta z dokumentem tożsamości, a w przypadku zmian, upewnić się, że są one aktualne w systemie.
- Przekroczenie maksymalnej ilości leku: Na jednej recepcie nie można przekroczyć dozwolonej ilości leku. Jest to szczególnie istotne w przypadku leków z grup Rpw. (narkotycznych i psychotropowych), gdzie limity są ściśle określone. Przekroczenie tej ilości to błąd formalny, który uniemożliwia realizację recepty w całości.
- Brak dawkowania przy lekach psychotropowych – krytyczny błąd formalny: Brak precyzyjnego dawkowania dla leków psychotropowych i narkotycznych jest błędem krytycznym, który automatycznie uniemożliwia realizację recepty. W tych przypadkach dawkowanie musi być podane niezwykle szczegółowo, niezależnie od ilości opakowań.
Pamiętajmy, że każda z tych pomyłek generuje dodatkową pracę dla farmaceuty i frustrację dla pacjenta, a w najgorszym wypadku może opóźnić lub uniemożliwić leczenie.
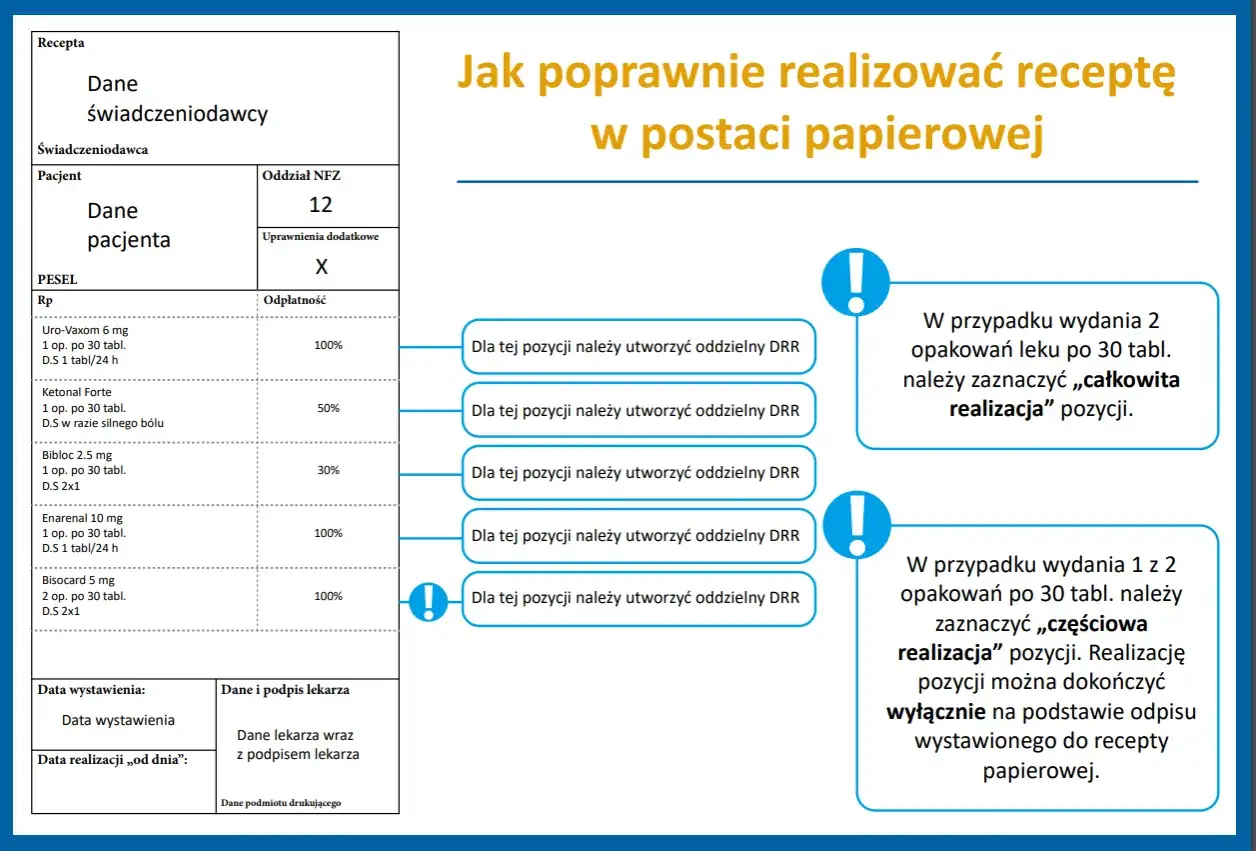
Papierowa recepta w dobie cyfryzacji: Kiedy wciąż jest potrzebna i jak ją poprawnie wypełnić?
Mimo dominacji e-recepty, wciąż istnieją sytuacje, w których recepta papierowa jest dopuszczalna, a nawet niezbędna. Ważne jest, abyśmy znali te wyjątki i potrafili prawidłowo wypełnić tradycyjny formularz. Recepta papierowa jest nadal akceptowana w następujących okolicznościach:
- Awaria systemu teleinformatycznego (platforma P1): W przypadku problemów technicznych uniemożliwiających wystawienie e-recepty.
- Brak dostępu do systemu: Sytuacje, w których nie mamy technicznej możliwości połączenia się z systemem, np. w terenie.
- Wizyta domowa: Gdy nie ma możliwości wystawienia e-recepty w miejscu wizyty.
- Pacjent o nieustalonej tożsamości ("NN"): W nagłych przypadkach, gdy tożsamość pacjenta nie może być od razu zweryfikowana.
Wzór recepty papierowej musi zawierać wszystkie dane analogiczne do e-recepty: dane pacjenta, podmiotu leczniczego, osoby wystawiającej, szczegóły dotyczące leku (nazwa, postać, dawka, ilość, dawkowanie) oraz daty. Dodatkowo, na recepcie papierowej wymagane są pieczątki (pieczęć podmiotu leczniczego oraz pieczęć osoby wystawiającej) oraz odręczny podpis osoby ordynującej. To właśnie te elementy nadają recepcie papierowej moc prawną i pozwalają na jej realizację w aptece.