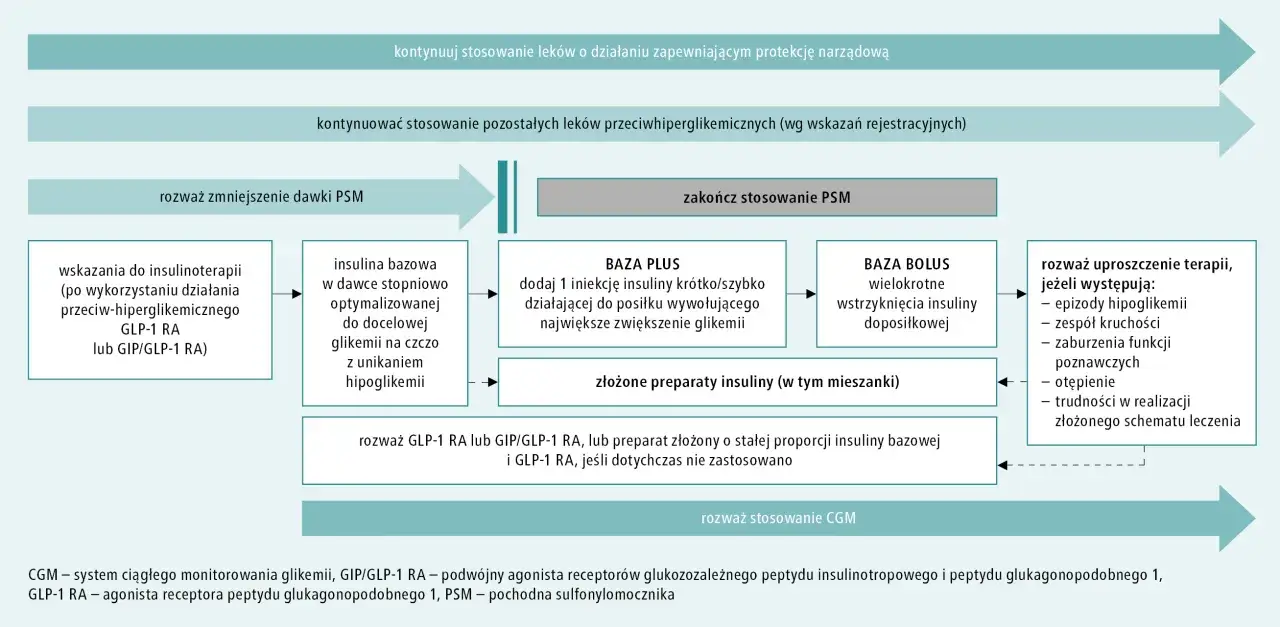
Kluczowe zasady przyjmowania leków na cukrzycę względem posiłków
- Pora przyjęcia leku zależy od jego mechanizmu działania i interakcji z pokarmem.
- Metforminę przyjmuje się z posiłkiem, aby zminimalizować dolegliwości żołądkowe.
- Pochodne sulfonylomocznika i insuliny doposiłkowe wymagają przyjęcia przed posiłkiem dla optymalnej kontroli glikemii.
- Flozyny i insuliny bazowe są niezależne od posiłków, oferując większą elastyczność.
- Niewłaściwe dawkowanie może prowadzić do wahań glikemii i nasilenia skutków ubocznych.
- Zawsze konsultuj schemat leczenia z lekarzem, aby dostosować go do indywidualnych potrzeb.
Dlaczego pora przyjęcia leku na cukrzycę to nie drobiazg, a klucz do sukcesu terapii
Wielu pacjentów zastanawia się, czy faktycznie pora przyjmowania leków na cukrzycę ma aż takie znaczenie. Odpowiedź brzmi: zdecydowanie tak! To nie jest drobny szczegół, lecz kluczowy element, który wpływa na to, jak skutecznie lek będzie działał i jak bezpiecznie będziesz się czuł podczas terapii. Precyzyjne zgranie przyjmowania medykamentów z posiłkami jest fundamentem dobrej kontroli cukrzycy.
Jak zgranie leku z posiłkiem wpływa na poziom cukru we krwi?
Mechanizm działania wielu leków przeciwcukrzycowych jest ściśle powiązany z tym, co jemy. Leki takie jak pochodne sulfonylomocznika czy insuliny doposiłkowe mają za zadanie pomóc organizmowi poradzić sobie ze wzrostem poziomu glukozy po posiłku. Stymulują trzustkę do produkcji insuliny lub dostarczają ją z zewnątrz. Aby te leki zadziałały optymalnie, muszą być podane w momencie, gdy organizm zaczyna przetwarzać spożyte węglowodany. Przyjęcie ich na krótko przed jedzeniem zapewnia, że insulina będzie gotowa do działania dokładnie wtedy, gdy poziom cukru zacznie rosnąć, co pomaga zapobiec gwałtownym skokom glikemii.
Minimalizowanie skutków ubocznych: rola jedzenia w lepszej tolerancji leków
Niektóre leki, mimo swojej skuteczności, mogą powodować nieprzyjemne dolegliwości ze strony układu pokarmowego. Przykładem jest metformina, lek często stosowany jako pierwszy wybór w leczeniu cukrzycy typu 2. Aby zminimalizować ryzyko wystąpienia nudności, bólów brzucha czy biegunki, zaleca się przyjmowanie jej w trakcie posiłku lub bezpośrednio po nim. Pokarm w żołądku spowalnia wchłanianie metforminy, co łagodzi jej działanie drażniące na błonę śluzową przewodu pokarmowego i sprawia, że lek jest lepiej tolerowany.
Hipoglikemia i hiperglikemia: jak unikać wahań glikemii dzięki prawidłowemu dawkowaniu?
Niewłaściwe przyjmowanie leków przeciwcukrzycowych, zwłaszcza tych silniej działających, jak insuliny czy pochodne sulfonylomocznika, może prowadzić do niebezpiecznych wahań poziomu glukozy. Zbyt wczesne przyjęcie leku bez odpowiedniej ilości spożytego pokarmu może spowodować nadmierny spadek cukru we krwi, czyli hipoglikemię. Objawia się ona zawrotami głowy, potami, drżeniem rąk, a w skrajnych przypadkach może być groźna dla życia. Z kolei zbyt późne przyjęcie leku w stosunku do posiłku może skutkować niewystarczającym obniżeniem poziomu cukru po jedzeniu, prowadząc do hiperglikemii. Precyzyjne przestrzeganie zaleceń lekarza dotyczących pory przyjmowania leków jest kluczowe dla utrzymania stabilnej glikemii.
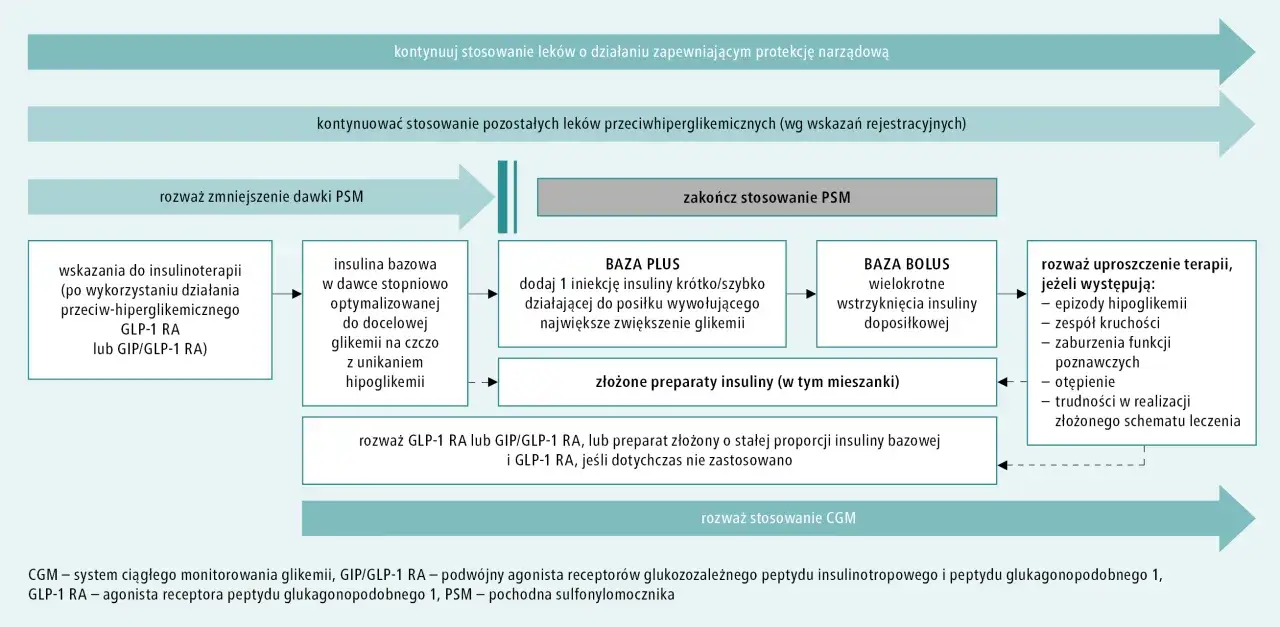
Leki, które należy przyjmować z jedzeniem lub tuż po nim: Twój przewodnik
Niektóre leki na cukrzycę działają najlepiej lub są po prostu lepiej tolerowane, gdy w żołądku znajduje się pokarm. W tej sekcji przyjrzymy się bliżej tym preparatom i zasadom ich przyjmowania.
Metformina: dlaczego przyjmowanie jej w trakcie posiłku chroni Twój żołądek?
Metformina jest podstawowym lekiem w terapii cukrzycy typu 2. Jej głównym zadaniem jest zmniejszenie produkcji glukozy przez wątrobę i poprawa wrażliwości tkanek na insulinę. Jednakże, u niektórych pacjentów może wywoływać dolegliwości żołądkowo-jelitowe, takie jak nudności, bóle brzucha, wzdęcia czy biegunki. Aby zminimalizować te niepożądane efekty, lekarze zalecają przyjmowanie metforminy w trakcie lub bezpośrednio po posiłku. Pokarm obecny w przewodzie pokarmowym spowalnia wchłanianie leku, co łagodzi jego działanie drażniące i poprawia komfort pacjenta.
Jak postępować z preparatami o przedłużonym uwalnianiu (XR/SR) w kontekście posiłków?
Leki oznaczone jako XR (extended release) lub SR (sustained release) to preparaty o przedłużonym uwalnianiu. Zostały one zaprojektowane tak, aby substancja czynna była uwalniana stopniowo przez dłuższy czas. Dotyczy to również niektórych form metforminy (Metformina XR/SR). Zazwyczaj przyjmuje się je raz na dobę, a zalecana pora to często wieczorny posiłek. Dzięki temu lek działa stabilnie przez całą noc i poranek, zapewniając stałe stężenie terapeutyczne bez konieczności częstego dawkowania.
Leki, które musisz wziąć PRZED posiłkiem, by działały najskuteczniej
Istnieje grupa leków przeciwcukrzycowych, których przyjęcie wymaga precyzyjnego zgrania z posiłkiem. Chodzi o to, by ich działanie było zsynchronizowane z momentem, gdy organizm zaczyna wchłaniać cukry z jedzenia.
Pochodne sulfonylomocznika (np. gliklazyd, glimepiryd): jak stymulować trzustkę w odpowiednim momencie?
Pochodne sulfonylomocznika to leki, które działają poprzez pobudzenie komórek beta trzustki do produkcji większej ilości insuliny. Aby to działanie było skuteczne i bezpieczne, lek musi zostać podany w odpowiednim czasie. Zaleca się przyjmowanie tych preparatów na krótko przed posiłkiem lub w jego trakcie. Dzięki temu zwiększona ilość insuliny jest uwalniana do krwiobiegu w momencie, gdy poziom glukozy zaczyna wzrastać po spożyciu węglowodanów. Zapobiega to nadmiernemu wzrostowi cukru po jedzeniu i jednocześnie zmniejsza ryzyko niedocukrzenia między posiłkami.
Insuliny doposiłkowe: jak idealnie zgrać zastrzyk z talerzem?
Insuliny doposiłkowe, nazywane również insulinami szybkodziałającymi, są stosowane w celu pokrycia zapotrzebowania na insulinę związanego ze spożywanymi posiłkami. Ich zadaniem jest szybkie obniżenie poziomu glukozy, który wzrasta po jedzeniu. Kluczowe jest tutaj idealne zgranie momentu wstrzyknięcia insuliny z czasem rozpoczęcia posiłku, aby zapewnić optymalną kontrolę glikemii poposiłkowej.
Jaka jest różnica w czasie podania insuliny ludzkiej a analogu szybkodziałającego?
Rozróżnienie między insulinami ludzkimi krótko działającymi a analogami szybko działającymi jest kluczowe dla prawidłowego dawkowania. Insuliny ludzkie krótko działające, takie jak Gensulin R czy Humulin R, mają nieco wolniejszy początek działania i zazwyczaj podaje się je około 30 minut przed posiłkiem. Z kolei analogi szybko działające, do których należą np. insulina lispro czy aspart, zaczynają działać znacznie szybciej. Z tego powodu można je podawać bezpośrednio przed rozpoczęciem jedzenia, a w niektórych przypadkach nawet w trakcie lub tuż po nim. Pozwala to na lepsze dopasowanie działania insuliny do spożywanego posiłku.
Leki niezależne od posiłków: kiedy masz większą elastyczność?
Nie wszystkie leki na cukrzycę wymagają ścisłego przestrzegania pory przyjmowania w stosunku do posiłków. Istnieją preparaty, które dają pacjentom większą swobodę w planowaniu dawkowania, co może być szczególnie pomocne przy nieregularnym trybie życia.
Flozyny (inhibitory SGLT2): dlaczego pora dnia nie ma kluczowego znaczenia?
Flozyny, czyli inhibitory SGLT2, takie jak dapagliflozyna czy empagliflozyna, działają w nerkach, zwiększając wydalanie glukozy z moczem. Mechanizm ten jest niezależny od działania insuliny i od tego, co jemy. Dlatego też, zazwyczaj przyjmuje się je raz dziennie, a pora podania czy to rano, czy wieczorem, przed czy po posiłku nie ma istotnego wpływu na ich skuteczność terapeutyczną. Daje to pacjentom dużą elastyczność w codziennym stosowaniu.
Agonisty receptora GLP-1: jak działają i jakie są zalecenia dotyczące pory przyjmowania?
Agonisty receptora GLP-1, do których należą m.in. liraglutyd i semaglutyd, to nowoczesna grupa leków, która naśladuje działanie naturalnego hormonu inkretynowego. Wpływają one na wydzielanie insuliny w sposób zależny od poziomu glukozy, spowalniają opróżnianie żołądka, co daje uczucie sytości, oraz zmniejszają apetyt. Ze względu na te mechanizmy, wiele z tych leków można przyjmować raz dziennie, niezależnie od posiłków. Zawsze jednak należy stosować się do indywidualnych zaleceń lekarza dotyczących pory podania.
Insuliny bazowe (długodziałające): klucz do stabilnego poziomu cukru przez całą dobę
Insuliny bazowe, znane również jako insuliny długodziałające (np. insulina glargine, detemir), odgrywają kluczową rolę w utrzymaniu stabilnego poziomu glukozy we krwi przez całą dobę, niezależnie od posiłków. Ich celem jest zapewnienie stałego, podstawowego stężenia insuliny w organizmie, które pokrywa zapotrzebowanie między posiłkami i w nocy. Z tego powodu podaje się je o stałej porze, najczęściej raz dziennie, na przykład wieczorem, a ich przyjmowanie nie jest związane z posiłkami.
Najczęstsze błędy pacjentów i jak ich unikać praktyczna checklista
Nawet najlepiej poinformowani pacjenci mogą czasem popełnić błąd w przyjmowaniu leków. Ta sekcja pomoże Ci uniknąć najczęstszych pułapek i upewnić się, że Twoja terapia przebiega optymalnie.
„Zapomniałem/am wziąć lek przed jedzeniem” co robić w takiej sytuacji?
Jeśli zdarzy Ci się zapomnieć o przyjęciu leku przed posiłkiem, najważniejsze to zachować spokój i nie podwajać dawki. Postępowanie zależy od rodzaju leku. W przypadku leków, które przyjmuje się z jedzeniem lub po nim, możesz wziąć dawkę, gdy tylko sobie przypomnisz. Jeśli chodzi o leki przyjmowane przed posiłkiem, a minęło już sporo czasu od planowanego momentu, najlepiej skonsultować się z lekarzem lub farmaceutą. Mogą oni doradzić, czy należy pominąć dawkę, czy też przyjąć ją w zmodyfikowany sposób. Nigdy nie podejmuj decyzji o zmianie schematu dawkowania samodzielnie.
Czy „na czczo” to to samo co „przed śniadaniem”? Wyjaśniamy różnice
Pojęcia "na czczo" i "przed śniadaniem" często bywają mylone, a ich rozróżnienie jest istotne. "Na czczo" zazwyczaj oznacza okres od 8 do 12 godzin bez spożywania jakiegokolwiek pokarmu, często stosowane przed porannym badaniem krwi. Natomiast "przed śniadaniem" odnosi się do przyjęcia leku bezpośrednio przed pierwszym posiłkiem dnia, bez konieczności zachowania tak długiej przerwy od ostatniego jedzenia. Różnica ta ma znaczenie, zwłaszcza przy lekach, które wymagają przyjęcia na pusty żołądek lub przed konkretnym posiłkiem.
Dlaczego konsekwencja i stałe pory są ważniejsze niż myślisz?
Regularność w przyjmowaniu leków to jeden z filarów skutecznego leczenia cukrzycy. Konsekwentne trzymanie się stałych pór przyjmowania medykamentów pomaga utrzymać stabilny poziom glukozy we krwi przez całą dobę. Zapobiega to niebezpiecznym wahaniom, minimalizuje ryzyko powikłań i sprawia, że terapia jest bardziej przewidywalna. Nawet niewielkie odchylenia od ustalonego harmonogramu mogą wpływać na skuteczność leczenia, dlatego warto wyrobić sobie nawyk przyjmowania leków o tych samych porach każdego dnia.
Twoja terapia, Twoje zasady: jak rozmawiać z lekarzem o schemacie leczenia?
Aktywne uczestnictwo w procesie leczenia i otwarta komunikacja z lekarzem to klucz do sukcesu. Nie bój się zadawać pytań i dzielić się swoimi wątpliwościami dotyczącymi schematu przyjmowania leków.
Jak dostosować pory przyjmowania leków do nieregularnego trybu życia?
Jeśli Twój tryb życia jest nieregularny pracujesz na zmiany, często podróżujesz lub masz inne zobowiązania, które utrudniają przestrzeganie stałych pór przyjmowania leków koniecznie porozmawiaj o tym ze swoim diabetologiem. Niektóre leki, jak wspomniane flozyny czy insuliny bazowe, oferują większą elastyczność. W przypadku innych, lekarz może zaproponować modyfikację schematu dawkowania lub zmianę preparatu na taki, który lepiej wpisze się w Twój harmonogram. Pamiętaj, że celem jest znalezienie rozwiązania, które będzie dla Ciebie najwygodniejsze i najbezpieczniejsze.
Przeczytaj również: Leki na zatoki: co wybrać? Skuteczny przewodnik po aptece
Pytania, które warto zadać diabetologowi na następnej wizycie
- Co mam zrobić, jeśli zapomnę przyjąć dawkę leku?
- Jak moje obecne leki wpływają na mój styl życia i codzienne aktywności?
- Czy mogę zmienić porę przyjmowania leku, jeśli mój plan dnia ulegnie zmianie?
- Jakie objawy powinny mnie zaniepokoić i sygnalizować problemy z poziomem cukru we krwi?
- Czy istnieją alternatywne leki lub sposoby podania, które mogłyby lepiej pasować do mojego trybu życia?
- Jakie są długoterminowe cele mojej terapii i jak leki pomagają mi je osiągnąć?