Badanie histopatologiczne, polegające na mikroskopowej ocenie pobranej od pacjenta tkanki, jest fundamentem diagnostyki wielu schorzeń, a w szczególności nowotworów. To właśnie ono często stanowi ostateczną instancję, która decyduje o dalszym przebiegu leczenia i prognozach. Nic dziwnego, że jego wynik budzi tak silne emocje jest obietnicą jasności, ale też źródłem niepokoju. Choć powszechnie uznawane za "złoty standard" medycyny, warto przyjrzeć się bliżej, co tak naprawdę kryje się za jego wiarygodnością i jakie czynniki mogą na nią wpływać.
Badanie histopatologiczne: Czy można w 100% zaufać jego wynikom?
Kiedy słyszymy o "złotym standardzie", mamy na myśli metodę, która jest najbardziej precyzyjna, wiarygodna i stanowi punkt odniesienia dla innych technik diagnostycznych. W przypadku badania histopatologicznego, jego siła tkwi w możliwości bezpośredniej analizy komórek i struktury tkanki. To pozwala patomorfologowi dostrzec subtelne zmiany, które mogą umknąć innym metodom. Ta niezwykła dokładność sprawia, że histopatologia jest niezastąpiona w onkologii. Jednak jak każda procedura medyczna, nawet ta uznawana za najdoskonalszą, nie jest całkowicie wolna od potencjalnych niedoskonałości. W dalszej części artykułu przyjrzymy się, co wpływa na jej precyzję i jakie kroki można podjąć, gdy pojawią się wątpliwości.
Na czym polega "złoty standard" w diagnostyce i dlaczego budzi tyle emocji?
Termin "złoty standard" w medycynie oznacza najlepszą dostępną metodę diagnostyczną lub terapeutyczną, która stanowi punkt odniesienia dla wszystkich innych. W kontekście badania histopatologicznego, oznacza to jego niezrównaną zdolność do dokładnego określenia charakteru zmian tkankowych. Patomorfolog, analizując pod mikroskopem pobrany fragment tkanki, może zidentyfikować obecność komórek nowotworowych, określić ich typ, stopień złośliwości, a czasem nawet wskazać potencjalne cele terapii molekularnej. Ta kompleksowość informacji, niedostępna dla innych badań obrazowych czy laboratoryjnych, czyni histopatologię kluczową w procesie diagnozowania chorób. Nic więc dziwnego, że pacjenci wiążą z nią ogromne nadzieje, ale też odczuwają silny stres, ponieważ to właśnie ten wynik często determinuje dalsze kroki w leczeniu.
Od pobrania próbki do diagnozy: co dzieje się z Twoją tkanką krok po kroku?
Proces uzyskania wyniku histopatologicznego jest złożony i składa się z kilku kluczowych etapów, z których każdy ma znaczenie dla ostatecznej diagnozy:
- Pobranie materiału: Tkanka może być pobrana podczas biopsji (cienkoigłowej, gruboigłowej, wycinającej) lub podczas zabiegu chirurgicznego usunięcia zmiany. Sposób pobrania musi być dostosowany do rodzaju i lokalizacji podejrzanej tkanki.
- Utrwalenie: Bezpośrednio po pobraniu tkanka umieszczana jest w specjalnym płynie utrwalającym, najczęściej formalinie. Proces ten ma na celu zatrzymanie procesów rozkładu komórek i zachowanie ich struktury w stanie jak najbliższym żywej tkance.
- Transport: Utrwalona próbka jest następnie transportowana do laboratorium patomorfologicznego. Czas transportu i warunki przechowywania są istotne, aby zapobiec degradacji materiału.
- Przygotowanie preparatu: W laboratorium tkanka jest poddawana dalszej obróbce odwadnianiu, zatapianiu w bloczku parafinowym, a następnie bardzo cienkiemu krojeniu na skrawki.
- Barwienie: Uzyskane skrawki tkanki są barwione specjalnymi odczynnikami, które uwidaczniają poszczególne struktury komórkowe i tkankowe, ułatwiając ich analizę pod mikroskopem.
- Analiza mikroskopowa: Najważniejszy etap, podczas którego doświadczony patomorfolog ogląda przygotowany preparat pod mikroskopem, oceniając komórki, ich układ i wszelkie nieprawidłowości.
- Sporządzenie raportu: Na podstawie analizy mikroskopowej patomorfolog tworzy szczegółowy raport, zawierający opis makro- i mikroskopowy zmian, a także ostateczną diagnozę.
Każdy z tych kroków, od precyzji pobrania po dokładność analizy, ma fundamentalne znaczenie dla wiarygodności końcowego wyniku.

Jak wiarygodna jest histopatologia? Sprawdzamy fakty i liczby
Chociaż badanie histopatologiczne jest uznawane za "złoty standard" i cechuje się niezwykłą precyzją, ważne jest, aby mieć świadomość, że żadna metoda medyczna nie jest w stu procentach doskonała. Celem tej sekcji jest przedstawienie rzetelnego obrazu, który uwzględnia zarówno mocne strony tej diagnostyki, jak i potencjalne ryzyko błędów, aby pacjent mógł podejmować świadome decyzje.
Dlaczego mimo wszystko to najdokładniejsza metoda diagnostyczna w onkologii?
Histopatologia pozostaje niezastąpiona w onkologii z kilku kluczowych powodów. Po pierwsze, umożliwia precyzyjne określenie typu nowotworu odróżnienie raka od innych zmian, a także zidentyfikowanie jego podtypu, co ma kluczowe znaczenie dla wyboru odpowiedniej strategii leczenia. Po drugie, pozwala na ocenę stopnia złośliwości (grading), czyli agresywności komórek nowotworowych, co jest ważnym czynnikiem prognostycznym. Po trzecie, w połączeniu z innymi badaniami, pomaga w ustaleniu zaawansowania choroby (staging). Wreszcie, coraz częściej histopatologia jest podstawą do identyfikacji markerów molekularnych, które wskazują na specyficzne cechy nowotworu i pozwalają na zastosowanie terapii celowanych, czyli spersonalizowanych. Żadna inna metoda nie dostarcza tak wszechstronnych i szczegółowych informacji o charakterze zmiany nowotworowej.
Statystyki pomyłek: co mówią badania i raporty?
Błędy w badaniach histopatologicznych, choć rzadkie, niestety się zdarzają i mogą mieć daleko idące konsekwencje dla pacjenta. Mogą one prowadzić do postawienia nieprawidłowej diagnozy, co z kolei skutkuje wdrożeniem niewłaściwego leczenia lub jego opóźnieniem. Według danych Prawo.pl, błędy w badaniach histopatologicznych ograniczają skuteczność diagnostyki. Ważne jest jednak, aby podkreślić, że nie chodzi tu o kwestionowanie samej metody, która jest niezwykle wartościowa, ale o świadomość istnienia czynników ryzyka i potrzebę ciągłego dążenia do minimalizowania możliwości wystąpienia pomyłki poprzez doskonalenie procedur i podnoszenie kwalifikacji personelu.

Kiedy wynik badania histopatologicznego może być błędny? Najczęstsze przyczyny
Zrozumienie potencjalnych przyczyn błędów w badaniu histopatologicznym jest kluczowe dla pacjenta, aby mógł świadomie podchodzić do procesu diagnostycznego. Pomyłki mogą pojawić się na różnych etapach, a ich identyfikacja pozwala na lepsze zabezpieczenie się przed ich wystąpieniem.
Etap pierwszy: kluczowa rola jakości próbki i jej zabezpieczenia
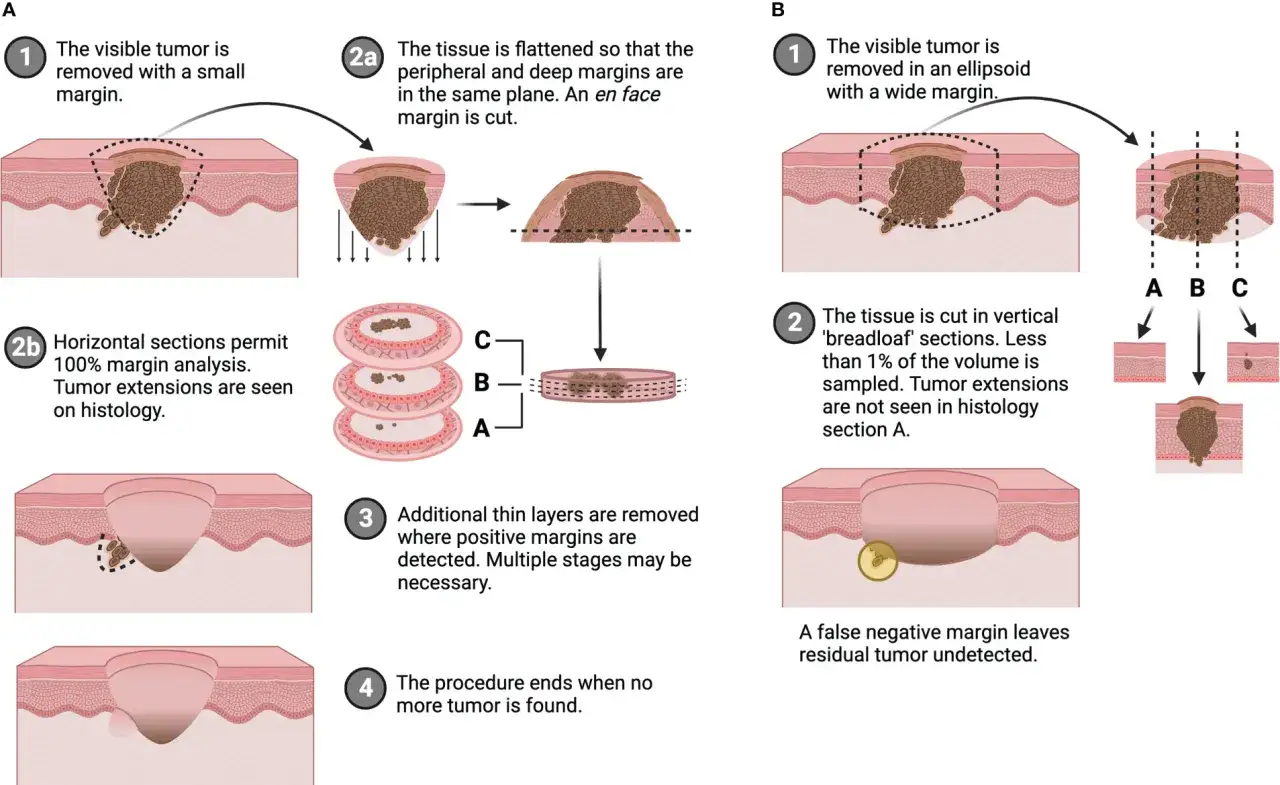
Pierwszym i jednym z najważniejszych etapów, na którym może dojść do tzw. błędów przedanalitycznych, jest samo pobranie i zabezpieczenie materiału tkankowego. Jeśli próbka zostanie pobrana w nieodpowiedni sposób, na przykład zbyt mała ilość tkanki, pobranie jej z obszaru nieobjętego zmianą chorobową lub uszkodzenie jej podczas biopsji, może to uniemożliwić postawienie trafnej diagnozy. Podobnie, nieprawidłowe utrwalenie zbyt długi czas od pobrania do umieszczenia w formalinie, użycie niewłaściwego płynu utrwalającego lub jego niewłaściwe stężenie może prowadzić do zmian w strukturze komórek, tzw. artefaktów, które utrudniają lub wręcz uniemożliwiają interpretację preparatu przez patomorfologa. Jakość materiału biologicznego jest absolutnie fundamentalna dla wiarygodności całego badania.
Czynnik ludzki: czy doświadczenie patomorfologa ma decydujące znaczenie?
Kolejnym obszarem, gdzie mogą pojawić się błędy, są tzw. błędy analityczne, związane z interpretacją preparatu przez patomorfologa. Doświadczenie, wiedza specjalistyczna i czujność diagnosty są tu nieocenione. W Polsce, podobnie jak w wielu innych krajach, istnieje problem niedoboru wykwalifikowanych patomorfologów, co może prowadzić do nadmiernego obciążenia pracą i presji czasu. W takich warunkach nawet najbardziej doświadczony specjalista może napotkać trudności w analizie skomplikowanych przypadków, gdzie obraz mikroskopowy jest niejednoznaczny. Warto pamiętać, że patomorfologia to dziedzina wymagająca nie tylko wiedzy teoretycznej, ale także ogromnej praktyki i umiejętności dostrzegania subtelnych różnic między zmianami łagodnymi a złośliwymi.
Gdy diagnoza jest niejednoznaczna: co to oznacza dla pacjenta?
Czasami wynik badania histopatologicznego nie jest jednoznaczny. Nie zawsze oznacza to błąd może być sygnałem, że zmiana jest nietypowa lub wymaga dalszej, pogłębionej analizy. W takiej sytuacji pacjent może zostać poproszony o wykonanie dodatkowych badań, ponowne pobranie próbki tkanki lub konsultację z innym specjalistą. Niejednoznaczny wynik może być również wskazaniem do zastosowania bardziej zaawansowanych technik diagnostycznych, takich jak immunohistochemia, która pozwala na precyzyjne określenie rodzaju komórek i ich cech. Celem w takich przypadkach jest zawsze dążenie do uzyskania jak najdokładniejszej i pewnej diagnozy, która pozwoli na wdrożenie optymalnego leczenia.

Otrzymałeś wynik i masz wątpliwości? Oto, co możesz zrobić
Jeśli po otrzymaniu wyniku badania histopatologicznego pojawią się jakiekolwiek wątpliwości lub niejasności, pacjent ma prawo do aktywnego poszukiwania pewności i dalszej weryfikacji diagnozy. Istnieje kilka ścieżek postępowania, które mogą pomóc rozwiać niepokój i upewnić się co do postawionego rozpoznania.
Druga opinia patologiczna: Twoje prawo do weryfikacji diagnozy
Jednym z podstawowych praw pacjenta w sytuacji niepewności co do diagnozy jest możliwość uzyskania tzw. drugiej opinii patologicznej. Jest to standardowa praktyka w medycynie, szczególnie w przypadku poważnych chorób, takich jak nowotwory. Polega ona na tym, że te same preparaty mikroskopowe (a dokładniej: bloczki parafinowe, z których wycinane są cienkie skrawki tkanki, oraz przygotowane z nich szkiełka) są analizowane przez innego, niezależnego patomorfologa. Taka konsultacja może potwierdzić pierwotną diagnozę, wykazać pewne rozbieżności lub nawet całkowicie ją skorygować. Jest to niezwykle ważne narzędzie pozwalające na zwiększenie pewności co do postawionego rozpoznania.
Jak w praktyce zorganizować konsultację swoich preparatów?
Proces uzyskania drugiej opinii patologicznej jest zazwyczaj prosty i obejmuje kilka kroków:
- Kontakt z placówką wykonującą badanie: Pierwszym krokiem jest skontaktowanie się z laboratorium lub szpitalem, gdzie zostało wykonane pierwotne badanie histopatologiczne. Należy złożyć wniosek o wydanie bloczków parafinowych oraz przygotowanych szkiełek mikroskopowych wraz z oryginalnym wynikiem badania.
- Wybór ośrodka do konsultacji: Następnie należy wybrać ośrodek patomorfologiczny, który przeprowadzi drugą opinię. Może to być inna placówka w tym samym mieście, specjalistyczne laboratorium w innym regionie kraju, a nawet ośrodek zagraniczny, jeśli pacjent ma taką możliwość. Warto zapytać lekarza prowadzącego o rekomendacje.
- Dostarczenie materiału: Bloczków i szkiełek wraz z kopią oryginalnego wyniku należy dostarczyć do wybranego ośrodka. Zazwyczaj odbywa się to osobiście lub za pośrednictwem firmy kurierskiej.
- Oczekiwanie na wynik: Czas oczekiwania na drugą opinię może być różny, w zależności od obciążenia pracą danego laboratorium. Zazwyczaj trwa to od kilku dni do kilku tygodni.
Warto pamiętać, że często lekarz prowadzący inicjuje proces uzyskania drugiej opinii, co może ułatwić całą procedurę.
Badania uzupełniające (np. immunohistochemia): kiedy mogą rozwiać wątpliwości?
Gdy standardowe badanie histopatologiczne nie daje jednoznacznej odpowiedzi, lub gdy potrzebne są dodatkowe informacje do precyzyjnego zaplanowania leczenia, lekarz może zlecić badania uzupełniające. Jedną z najczęściej stosowanych metod jest immunohistochemia (IHC). Polega ona na wykorzystaniu przeciwciał, które reagują specyficznie z określonymi białkami obecnymi w komórkach tkanki. Dzięki temu można precyzyjnie określić pochodzenie komórek, ich stopień złośliwości, obecność receptorów (np. hormonalnych w raku piersi) lub innych markerów, które są kluczowe dla wyboru terapii celowanej. Badania IHC często rozstrzygają wątpliwości diagnostyczne i pozwalają na wdrożenie najbardziej optymalnego i spersonalizowanego leczenia.
Dlaczego badanie histopatologiczne pozostaje fundamentem nowoczesnej medycyny?
Mimo że wiemy o potencjalnych wyzwaniach i możliwościach wystąpienia błędów, badanie histopatologiczne nadal stanowi niezastąpiony filar współczesnej diagnostyki medycznej. Jego znaczenie dla zdrowia i bezpieczeństwa pacjentów jest nie do przecenienia, a ciągły rozwój technologii i procedur sprawia, że staje się ono jeszcze bardziej precyzyjne i wiarygodne.
Odpowiednia diagnoza jako klucz do skutecznego leczenia
Precyzyjna diagnoza histopatologiczna jest absolutnie kluczowa dla zaplanowania skutecznego i celowanego leczenia. Bez niej, lekarze podejmowaliby decyzje terapeutyczne "w ciemno", co mogłoby prowadzić do nieskuteczności terapii, a nawet narażenia pacjenta na niepotrzebne działania uboczne. To właśnie dzięki szczegółowym informacjom uzyskanym z badania histopatologicznego specjaliści mogą dobrać odpowiednie leki, zaplanować zabieg chirurgiczny, ocenić rokowania i monitorować postępy leczenia. Właściwa diagnoza to pierwszy i najważniejszy krok na drodze do wyzdrowienia lub opanowania choroby, co bezpośrednio przekłada się na lepsze wyniki terapeutyczne i jakość życia pacjenta.
Przeczytaj również: Homocysteina: Co oznacza wynik? Jak obniżyć poziom?
Jak standaryzacja i nowe technologie zwiększają bezpieczeństwo pacjentów?
W celu zwiększenia bezpieczeństwa i wiarygodności badań histopatologicznych podejmowane są liczne działania. W Polsce wprowadzono standaryzację badań i akredytację dla pracowni patomorfologicznych, co oznacza, że laboratoria muszą spełniać określone, wysokie standardy jakościowe, aby móc działać. Ponadto, dynamiczny rozwój technologii otwiera nowe możliwości. Patologia cyfrowa, czyli skanowanie preparatów mikroskopowych do postaci cyfrowej, umożliwia łatwiejsze udostępnianie obrazu między specjalistami, zdalne konsultacje i archiwizację. Coraz większą rolę odgrywa również sztuczna inteligencja (AI), która może wspierać patomorfologów w analizie obrazu, identyfikacji trudnych do zauważenia zmian czy automatyzacji niektórych procesów. Te innowacje mają na celu dalsze minimalizowanie ryzyka błędu, zwiększanie precyzji diagnozy i budowanie jeszcze większego zaufania pacjentów do tej kluczowej metody diagnostycznej.