Wielu z nas doświadcza dolegliwości ze strony układu pokarmowego i zastanawia się, czy można je łatwo zdiagnozować. Jednym z częstszych pytań jest to, czy wrzody żołądka lub dwunastnicy można wykryć za pomocą rutynowego badania krwi. Odpowiedź na to pytanie nie jest prosta, ale postaram się ją wyjaśnić, wskazując jednocześnie, jakie badania krwi mogą być pomocne w kontekście choroby wrzodowej oraz jakie są definitywne metody jej diagnozowania.
Czy badanie krwi wykrywa wrzody żołądka
- Standardowa morfologia krwi nie wykrywa bezpośrednio wrzodów żołądka ani dwunastnicy.
- Badanie krwi może wskazać na powikłania wrzodów, takie jak anemia z niedoboru żelaza.
- Specjalistyczne badanie krwi może wykryć przeciwciała IgG przeciwko bakterii Helicobacter pylori, głównej przyczynie wrzodów.
- Obecność przeciwciał H. pylori we krwi świadczy o kontakcie z bakterią, ale nie zawsze o aktywnym zakażeniu.
- Złotym standardem w diagnostyce wrzodów jest gastroskopia.
- Inne metody diagnostyki H. pylori to test oddechowy i badanie antygenu w kale.
Czy morfologia krwi może wykryć wrzody? Krótka odpowiedź na kluczowe pytanie
Przejdźmy od razu do sedna: standardowe badanie krwi, czyli popularna morfologia, nie jest w stanie bezpośrednio wykryć wrzodów żołądka czy dwunastnicy. Dlaczego? Ponieważ wrzody to uszkodzenia błony śluzowej przewodu pokarmowego są to zmiany fizyczne, których nie widać w analizie składu krwi. Badanie morfologiczne ocenia przede wszystkim liczbę i jakość komórek krwi: czerwonych (odpowiedzialnych za transport tlenu), białych (walczących z infekcjami) oraz płytek krwi (biorących udział w krzepnięciu). Stan błony śluzowej żołądka czy dwunastnicy leży poza zakresem oceny tego badania.
Dlaczego standardowe badanie krwi nie pokaże wrzodów?
Jak już wspomniałam, morfologia skupia się na ocenie komórkowych elementów krwi. Wrzody to ubytki tkankowe, które powstają na skutek uszkodzenia ochronnej warstwy wyściełającej żołądek i dwunastnicę. Ponieważ te zmiany nie wpływają bezpośrednio na liczbę czy wygląd krwinek, morfologia ich po prostu nie wykrywa. To trochę tak, jakby próbować ocenić stan nawierzchni drogi, analizując skład powietrza wokół niej można znaleźć pewne pośrednie wskazówki, ale bezpośredniej oceny stanu nawierzchni nie uzyskamy.
Jakie sygnały alarmowe w morfologii mogą jednak sugerować problem?
Chociaż morfologia nie zdiagnozuje nam wrzodu, to może dać pewne pośrednie sygnały sugerujące, że coś złego dzieje się w przewodzie pokarmowym. Najczęściej dotyczy to powikłań choroby wrzodowej, w szczególności przewlekłego krwawienia. Jeśli wrzód sączy krew przez dłuższy czas, nawet w niewielkich ilościach, może to prowadzić do anemii, czyli niedokrwistości z niedoboru żelaza. W wynikach morfologii możemy wtedy zaobserwować obniżony poziom hemoglobiny i hematokrytu, a także zmniejszoną liczbę czerwonych krwinek i nieprawidłowości w ich budowie. To właśnie taki wynik może być dla lekarza sygnałem, by przyjrzeć się bliżej układowi pokarmowemu pacjenta.
Badanie krwi a *Helicobacter pylori*: co musisz wiedzieć o głównej przyczynie wrzodów?
Współczesna medycyna wskazuje, że zdecydowana większość przypadków choroby wrzodowej żołądka i dwunastnicy jest spowodowana przez infekcję bakteryjną. Mowa tu o Helicobacter pylori. Choć badanie krwi nie wykryje samego wrzodu, to może pomóc w zidentyfikowaniu tej właśnie bakterii, co jest kluczowe w procesie diagnostycznym i terapeutycznym.
Na czym polega badanie na przeciwciała IgG i co oznacza dodatni wynik?
Istnieje specjalistyczne badanie krwi, zwane badaniem serologicznym, które może wykryć obecność przeciwciał klasy IgG skierowanych przeciwko antygenom bakterii Helicobacter pylori. Kiedy ta bakteria dostaje się do organizmu, układ odpornościowy produkuje przeciwciała, które mają za zadanie zwalczać infekcję. Wykrycie tych przeciwciał we krwi świadczy o tym, że nasz organizm miał kontakt z H. pylori albo obecnie jest zakażony, albo przeszedł infekcję w przeszłości. Dodatni wynik badania serologicznego jest więc ważną informacją dla lekarza.
Czy badanie z krwi wystarczy, by potwierdzić aktywne zakażenie? Ograniczenia testu serologicznego
Tutaj dochodzimy do kluczowego ograniczenia badania serologicznego. Obecność przeciwciał IgG we krwi nie jest równoznaczna z aktywnym zakażeniem. Przeciwciała te mogą utrzymywać się w organizmie przez długi czas, nawet po skutecznym wyleczeniu infekcji. Dlatego badanie krwi na obecność przeciwciał IgG jest traktowane głównie jako badanie przesiewowe. Nie pozwala ono jednoznacznie stwierdzić, czy bakteria jest aktywna i czy to właśnie ona jest przyczyną obecnych dolegliwości. Do potwierdzenia aktywnego zakażenia potrzebne są inne, bardziej precyzyjne metody.
Gdy wrzody krwawią: jak badanie krwi pomaga wykryć anemię?
Jednym z najpoważniejszych powikłań choroby wrzodowej jest krwawienie. Może być ono ostre i masywne, ale równie często jest przewlekłe i niewielkie. Właśnie w takich sytuacjach badanie krwi może okazać się nieocenione, wskazując na problem, który nie jest od razu widoczny.
Anemia z niedoboru żelaza: cichy objaw choroby wrzodowej
Przewlekłe, nawet niewielkie krwawienie z wrzodu trawiennego jest częstą przyczyną rozwoju anemii z niedoboru żelaza. Jest to tzw. "cichy objaw", ponieważ pacjenci często nie zauważają utraty krwi. Objawy anemii, takie jak zmęczenie, osłabienie, bladość skóry czy duszności, mogą rozwijać się stopniowo i być przypisywane innym przyczynom. Dlatego właśnie lekarz, widząc takie symptomy w połączeniu z niepokojącymi wynikami morfologii, może podejrzewać chorobę wrzodową.
Jakie parametry w morfologii (hemoglobina, hematokryt) świadczą o niedokrwistości?
W podstawowym badaniu morfologii krwi zwracamy uwagę na kilka kluczowych parametrów, które mogą sugerować anemię. Przede wszystkim jest to hemoglobina (Hb) białko w czerwonych krwinkach odpowiedzialne za transport tlenu. Jej obniżony poziom jest głównym wskaźnikiem niedokrwistości. Kolejnym ważnym parametrem jest hematokryt (Hct), który określa procentową objętość czerwonych krwinek w stosunku do całej objętości krwi. Niski hematokryt również świadczy o anemii. Wartości poniżej normy dla danej populacji (różnią się one dla mężczyzn i kobiet) powinny skłonić lekarza do dalszej diagnostyki.
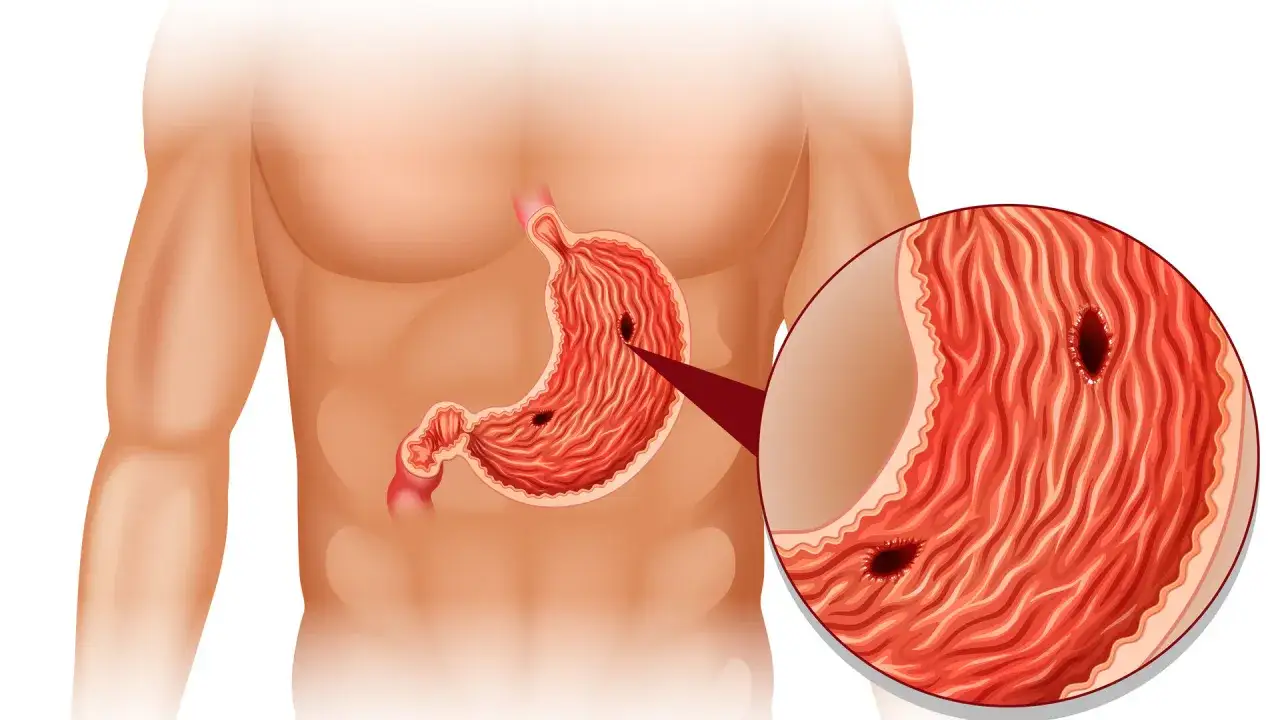
Złoty standard w diagnostyce wrzodów: kiedy gastroskopia jest niezbędna?
Kiedy mówimy o pewnej i dokładnej diagnozie choroby wrzodowej, nie ma lepszej metody niż gastroskopia. To właśnie to badanie pozwala lekarzowi zajrzeć bezpośrednio do wnętrza przełyku, żołądka i dwunastnicy i ocenić stan ich błony śluzowej.
Czym jest gastroskopia i dlaczego jest najskuteczniejszą metodą?
Gastroskopia, znana również jako badanie endoskopowe górnego odcinka przewodu pokarmowego, polega na wprowadzeniu przez przełyk cienkiego, elastycznego wziernika (endoskopu) wyposażonego w kamerę i źródło światła. Pozwala to na bezpośrednią wizualizację błony śluzowej żołądka i dwunastnicy. Lekarz może precyzyjnie zlokalizować wrzody, ocenić ich wielkość, głębokość i stopień zaawansowania. Co więcej, podczas gastroskopii możliwe jest pobranie niewielkich wycinków błony śluzowej (biopsja). Te próbki są następnie badane histopatologicznie, co pozwala na potwierdzenie obecności wrzodu, a także na wykrycie obecności bakterii Helicobacter pylori.
Test ureazowy: szybka diagnoza *H. pylori* podczas jednego badania
Jedną z metod wykrywania H. pylori, często stosowaną podczas gastroskopii, jest test ureazowy. Polega on na tym, że pobrany podczas biopsji fragment błony śluzowej umieszcza się w specjalnym podłożu zawierającym mocznik. Bakteria H. pylori produkuje enzym ureazę która rozkłada mocznik, prowadząc do zmiany zabarwienia podłoża. Jest to szybka i stosunkowo prosta metoda, która pozwala na uzyskanie wyniku już w ciągu kilkunastu minut do kilku godzin po badaniu. Według danych gastrologia.mp.pl, jest to jedna z metod potwierdzających obecność aktywnej infekcji.
Czy gastroskopii należy się bać? Przebieg badania krok po kroku
Wiele osób obawia się gastroskopii, ale zapewniam, że nowoczesne techniki i środki znieczulające sprawiają, że badanie jest coraz bardziej komfortowe. Zazwyczaj przed badaniem podaje się znieczulenie miejscowe gardła w postaci sprayu, co zmniejsza odruch wymiotny. Pacjent proszony jest o połknięcie endoskopu, co przy znieczuleniu jest znacznie łatwiejsze. W niektórych przypadkach, na życzenie pacjenta lub ze wskazań medycznych, można zastosować sedację, czyli płytki sen farmakologiczny, dzięki czemu pacjent niczego nie pamięta. Samo badanie trwa zazwyczaj od kilku do kilkunastu minut.
Nie tylko krew i gastroskopia: jakie inne badania może zlecić lekarz?
Poza badaniami krwi i gastroskopią, medycyna oferuje również inne, często mniej inwazyjne metody diagnostyki, szczególnie w kontekście wykrywania obecności bakterii Helicobacter pylori.
Test oddechowy w kierunku *H. pylori*: na czym polega?
Test oddechowy, zwany również testem mocznikowym, jest nieinwazyjną i bardzo dokładną metodą wykrywania aktywnego zakażenia H. pylori. Pacjent przed badaniem musi być na czczo. Następnie wypija on specjalny roztwór zawierający mocznik, który został wzbogacony o znakowany izotop węgla (zwykle ¹³C). Jeśli w żołądku obecna jest bakteria H. pylori, jej ureaza rozłoży ten mocznik, uwalniając znakowany dwutlenek węgla. Gaz ten jest następnie wchłaniany do krwiobiegu i wydalany z płucami. Badając skład wydychanego powietrza pacjenta w określonych odstępach czasu, można stwierdzić, czy doszło do rozkładu mocznika, a tym samym potwierdzić obecność aktywnej infekcji H. pylori.
Badanie kału: kiedy jest zalecane do wykrycia antygenu bakterii i krwi utajonej?
Kolejną nieinwazyjną metodą diagnostyki zakażenia H. pylori jest badanie kału na obecność antygenu tej bakterii. Podobnie jak test oddechowy, jest to metoda pozwalająca na wykrycie aktywnej infekcji. Jest ono szczególnie przydatne u osób, które nie mogą lub nie chcą poddawać się gastroskopii czy testowi oddechowemu. Dodatkowo, lekarz może zlecić badanie kału na obecność krwi utajonej. Jest to badanie przesiewowe, które może wskazać na obecność krwawienia z jakiegokolwiek miejsca w przewodzie pokarmowym, w tym również z wrzodów żołądka czy dwunastnicy. Wynik dodatni zawsze wymaga dalszej, szczegółowej diagnostyki.
"Pamiętaj, że samodzielna interpretacja wyników badań krwi bez konsultacji z lekarzem może prowadzić do błędnych wniosków i niepotrzebnego stresu."
Twoje objawy, Twoje zdrowie: co robić z wynikami i kiedy udać się do gastrologa?
Podsumowując, choć samo badanie krwi nie wykryje wrzodów, to może być cennym narzędziem w rękach lekarza, wskazując na potencjalne powikłania lub przyczynę choroby. Kluczowe jest jednak, aby wyniki badań zawsze interpretował specjalista, a pacjent zwracał uwagę na sygnały wysyłane przez własny organizm.
Objawy alarmowe, których nie wolno ignorować (m. in. smoliste stolce, fusowate wymioty)
Istnieją objawy, które powinny skłonić do natychmiastowej konsultacji lekarskiej, ponieważ mogą świadczyć o poważnych komplikacjach choroby wrzodowej lub innych schorzeniach przewodu pokarmowego. Należą do nich: smoliste stolce (czarne, kleiste, o charakterystycznym zapachu, świadczące o krwawieniu z górnego odcinka przewodu pokarmowego), fusowate wymioty (przypominające fusy od kawy, również wskazujące na krwawienie), nagły, silny ból brzucha, niewyjaśniona utrata masy ciała, trudności w połykaniu, uporczywe nudności i wymioty.
Przeczytaj również: Ile ważne jest skierowanie na badania krwi? Sprawdź zasady
Jak przygotować się do wizyty u lekarza, by przyspieszyć diagnozę?
Aby wizyta u lekarza przebiegła sprawnie i pozwoliła na szybkie postawienie diagnozy, warto się do niej odpowiednio przygotować. Przed spotkaniem z gastrologiem warto spisać listę wszystkich objawów, które Cię niepokoją kiedy się pojawiły, jak często występują, co je nasila, a co łagodzi. Dobrze jest też przygotować listę wszystkich przyjmowanych leków (w tym suplementów diety i preparatów bez recepty) oraz, jeśli to możliwe, zabrać ze sobą wyniki wszystkich wykonanych dotychczas badań. Takie przygotowanie ułatwi lekarzowi zebranie pełnego obrazu sytuacji i podjęcie właściwych decyzji diagnostycznych.