Kluczowe badania w diagnostyce refluksu żołądkowo-przełykowego
- Gastroskopia pozwala na wizualną ocenę błony śluzowej przełyku, żołądka i dwunastnicy, wykrywając nadżerki, stany zapalne oraz powikłania, takie jak przełyk Barretta.
- 24-godzinna pH-metria z impedancją jest "złotym standardem" diagnostyki, obiektywnie mierząc ilość i charakter epizodów refluksu (kwaśny, niekwaśny).
- Manometria przełyku ocenia ciśnienie i koordynację skurczów mięśni przełyku, kluczowa przy kwalifikacji do leczenia operacyjnego i diagnostyce zaburzeń połykania.
- Wstępne rozpoznanie często opiera się na typowych objawach i odpowiedzi na leczenie farmakologiczne, ale specjalistyczne badania są niezbędne do potwierdzenia diagnozy i oceny powikłań.
- RTG przełyku z kontrastem jest rzadziej stosowane, głównie do wykrywania nieprawidłowości anatomicznych, np. przepukliny rozworu przełykowego.
Masz objawy refluksu? Zobacz, jak lekarz stawia diagnozę krok po kroku
Od zgagi do gabinetu lekarskiego kiedy zacząć szukać pomocy?
Zgaga, czyli piekące uczucie za mostkiem, cofanie się kwaśnej treści do ust, a czasem nawet uczucie guzka w gardle czy przewlekły kaszel to tylko niektóre z symptomów, które mogą świadczyć o chorobie refluksowej przełyku. Wiele osób bagatelizuje te dolegliwości, sięgając po środki dostępne bez recepty. Jednak kiedy objawy stają się częste, nasilają się lub pojawiają się niezależnie od diety, warto zastanowić się nad konsultacją lekarską. Długotrwałe ignorowanie problemu może prowadzić do poważniejszych konsekwencji, takich jak zapalenie przełyku, zwężenia czy nawet zmiany przednowotworowe. Nie czekaj, aż problem się nasili Twój lekarz pierwszego kontaktu lub gastroenterolog pomoże Ci znaleźć przyczynę i odpowiednie rozwiązanie.
Wywiad medyczny i objawy alarmowe co zaniepokoi Twojego lekarza?
Pierwszym i niezwykle ważnym etapem diagnostyki jest szczegółowy wywiad medyczny. Lekarz zapyta Cię o charakter Twoich dolegliwości: jak często występują, co je nasila, a co łagodzi, od kiedy się pojawiają i jak wpływają na Twoje codzienne życie. Zbierze również informacje o Twojej diecie, stylu życia i przyjmowanych lekach. Szczególną uwagę zwróci na tzw. objawy alarmowe, które mogą wskazywać na poważniejsze problemy i wymagają pilnej, pogłębionej diagnostyki. Do objawów tych należą:- Trudności w połykaniu (dysfagia) uczucie przeszkody w przełyku podczas jedzenia.
- Bolesne połykanie (odynofagia) odczuwanie bólu podczas przełykania pokarmów lub płynów.
- Niewyjaśniona utrata masy ciała znaczące zmniejszenie wagi bez zastosowania diety odchudzającej.
- Niedokrwistość z niedoboru żelaza stwierdzona w badaniach laboratoryjnych, której przyczyna nie jest oczywista.
- Krwawienie z przewodu pokarmowego objawiające się np. czarnymi, smolistymi stolcami lub wymiotami z domieszką krwi.
- Nawracające wymioty powtarzające się epizody wymiotów o niejasnej przyczynie.
Obecność któregokolwiek z tych objawów jest sygnałem alarmowym, który skłoni lekarza do szybszego wdrożenia zaawansowanej diagnostyki.
Próba leczenia dlaczego leki mogą być pierwszym "testem" na refluks?
Czasami lekarz może zdecydować o rozpoczęciu leczenia farmakologicznego, zanim jeszcze zleci bardziej inwazyjne badania. Jest to tzw. próba leczenia lub terapia empiryczna. Najczęściej stosuje się w niej inhibitory pompy protonowej (IPP), leki silnie hamujące wydzielanie kwasu żołądkowego. Jeśli objawy refluksu, takie jak zgaga, znacząco ustąpią po kilku dniach lub tygodniach przyjmowania IPP, może to być silny dowód na to, że przyczyną dolegliwości jest właśnie choroba refluksowa. To podejście jest często stosowane u pacjentów z typowymi objawami i bez tzw. objawów alarmowych. Jeśli jednak terapia nie przyniesie oczekiwanej poprawy lub objawy wrócą po jej odstawieniu, lekarz prawdopodobnie skieruje Cię na dalsze badania diagnostyczne.
Gastroskopia pierwsze i kluczowe badanie w ocenie przełyku
Na czym dokładnie polega gastroskopia i czy jest się czego bać?
Gastroskopia, znana również jako endoskopia górnego odcinka przewodu pokarmowego, to badanie, które wielu pacjentów budzi niepokój. Chcę Cię jednak uspokoić jest to procedura bezpieczna, stosunkowo krótka i zazwyczaj dobrze tolerowana. Polega na wprowadzeniu przez usta cienkiego, elastycznego przewodu zakończonego kamerą (endoskopu) do przełyku, żołądka, a następnie do dwunastnicy. Obraz z kamery jest transmitowany na monitor, co pozwala lekarzowi na dokładną ocenę stanu błony śluzowej tych narządów. Aby zminimalizować dyskomfort, zazwyczaj stosuje się znieczulenie miejscowe gardła, które sprawia, że okolica ta staje się odrętwiała. Wiele osób decyduje się również na sedację dożylną, która wprowadza w stan lekkiego snu, dzięki czemu pacjent nie pamięta samego badania. Pamiętaj, że personel medyczny jest przyzwyczajony do tego typu badań i zawsze dba o komfort pacjenta.
Co lekarz może zobaczyć podczas badania? Ocena nadżerek, zapalenia i powikłań
Podczas gastroskopii lekarz ma możliwość dokładnego obejrzenia wnętrza przełyku, żołądka i dwunastnicy. W przypadku podejrzenia refluksu, szczególną uwagę zwraca na błonę śluzową przełyku. Może zaobserwować zaczerwienienie, obrzęk, a także nadżerki czy owrzodzenia czyli uszkodzenia śluzówki spowodowane działaniem kwasu żołądkowego. Jest to dowód na to, że treść żołądkowa cofa się do przełyku i go uszkadza. Co więcej, gastroskopia pozwala na wczesne wykrycie powikłań choroby refluksowej. Jednym z nich jest przełyk Barretta, czyli zmiana polegająca na zastąpieniu prawidłowego nabłonka przełyku nabłonkiem przypominającym ten z jelita. Jest to stan przedrakowy, dlatego jego wykrycie jest niezwykle ważne. W trakcie badania lekarz może również pobrać niewielkie fragmenty błony śluzowej (biopsję) do dalszych badań histopatologicznych, co pozwala na dokładniejszą ocenę zmian i wykluczenie innych schorzeń.Kiedy gastroskopia jest absolutnie konieczna w diagnostyce refluksu?
Gastroskopia nie zawsze jest pierwszym badaniem zlecany w diagnostyce refluksu, jednak istnieją sytuacje, w których jej wykonanie jest absolutnie konieczne. Należą do nich:
- Występowanie tzw. objawów alarmowych, takich jak trudności w połykaniu, utrata masy ciała, krwawienie z przewodu pokarmowego czy niedokrwistość.
- Długotrwałe objawy refluksu, które nie ustępują pomimo zastosowanego leczenia farmakologicznego.
- Podejrzenie powikłań choroby refluksowej, takich jak przełyk Barretta, zwężenia przełyku czy krwawienia.
- Konieczność dokładnej oceny stopnia uszkodzenia błony śluzowej przełyku, zwłaszcza gdy planowane jest leczenie zabiegowe lub operacyjne.
- Pacjenci, którzy ukończyli 50. rok życia i u których pojawiły się nowe objawy sugerujące refluks, a którzy wcześniej nie byli diagnozowani w tym kierunku.
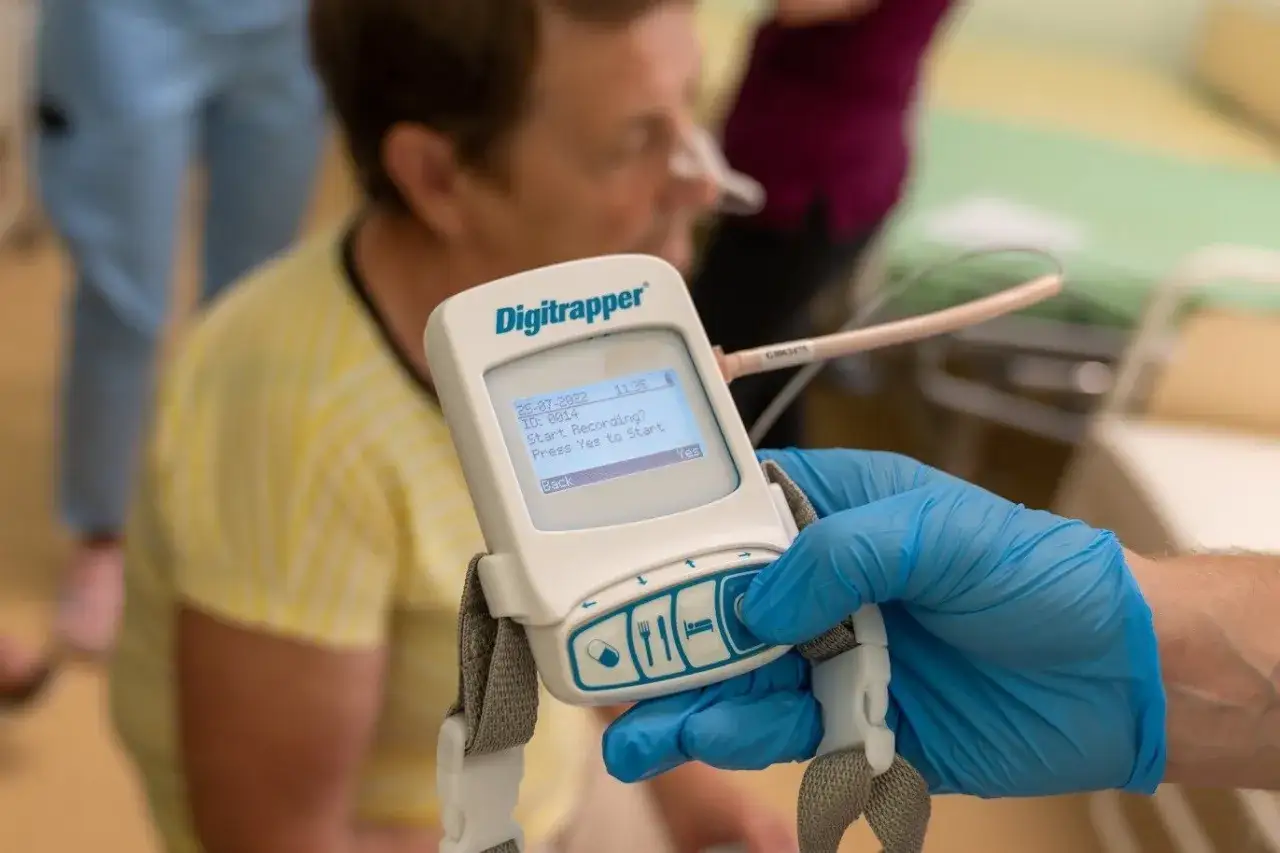
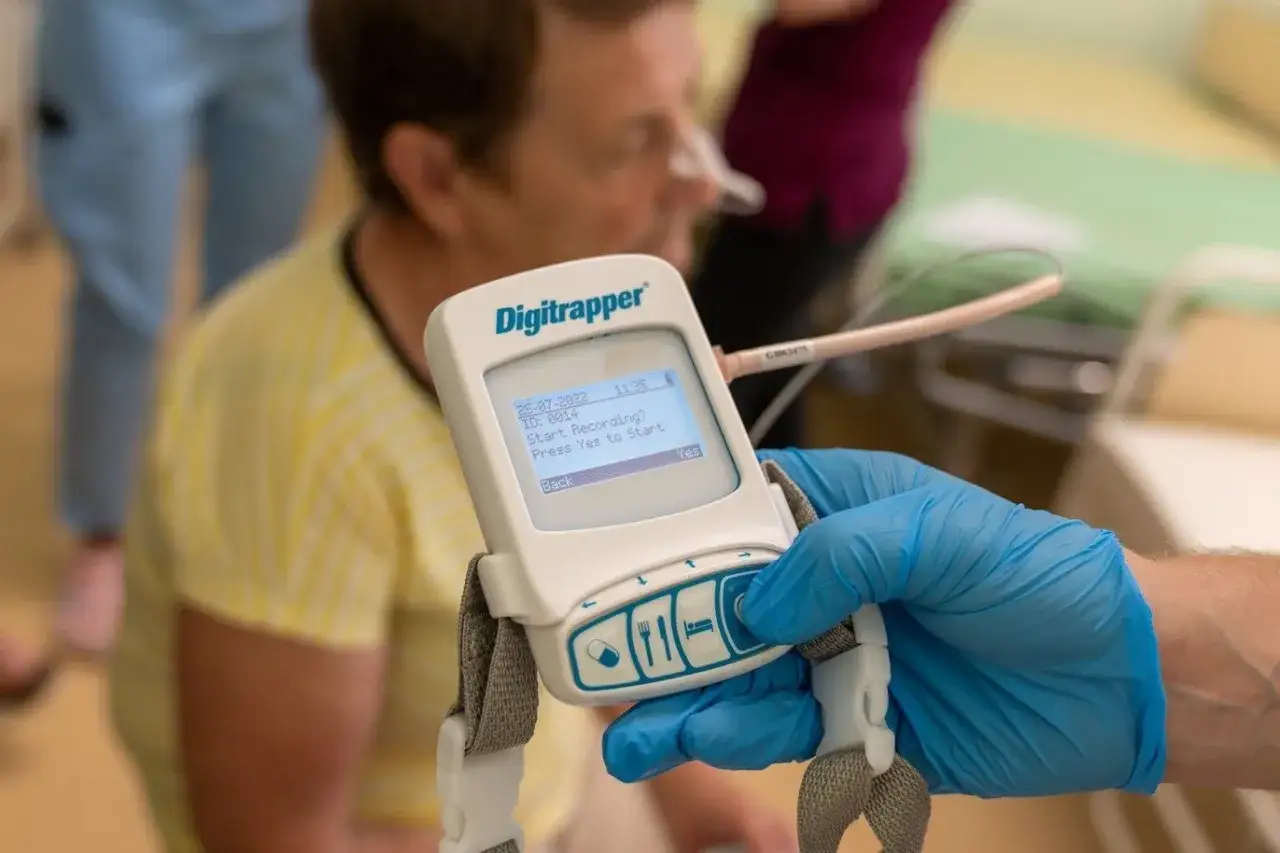
24-godzinna pH-metria z impedancją "złoty standard" w wykrywaniu refluksu
Dlaczego to badanie jest najdokładniejsze w potwierdzaniu choroby?
Kiedy objawy refluksu są wyraźne, ale gastroskopia nie wykazuje zmian, lekarz może sięgnąć po badanie uznawane za "złoty standard" w diagnostyce choroby refluksowej 24-godzinną pH-metrię z impedancją. Dlaczego jest ono tak cenione? Ponieważ dostarcza obiektywnych danych na temat tego, co dzieje się w przełyku przez całą dobę, czyli w naturalnych warunkach życia pacjenta. Badanie to nie opiera się na subiektywnej ocenie endoskopisty, lecz na precyzyjnych pomiarach. Pozwala ono określić, jak często i jak długo treść żołądkowa cofa się do przełyku, a także jaki jest jej charakter czy jest kwaśna, czy może niekwaśna. To kluczowe informacje, które pomagają w postawieniu ostatecznej diagnozy, zwłaszcza gdy gastroskopia nie przyniosła jednoznacznych wyników.
Jak w praktyce wygląda badanie z sondą? Przewodnik dla pacjenta
Choć nazwa "24-godzinna pH-metria z impedancją" może brzmieć skomplikowanie, samo badanie jest dla pacjenta stosunkowo proste do przeprowadzenia. Oto, jak zazwyczaj przebiega:
- Wprowadzenie sondy: Do Twojego nosa zostanie wprowadzona cienka, elastyczna sonda (kateter), która następnie delikatnie przesuwana jest w dół, aż znajdzie się w przełyku. Zazwyczaj czuć lekkie drapanie w nosie lub gardle, ale nie jest to bolesne.
- Umieszczenie czujników: Na odpowiednich wysokościach w przełyku zostaną umieszczone czujniki, które będą mierzyć pH (kwasowość) oraz impedancję (przewodność elektryczną, która pozwala ocenić charakter zarzucanej treści).
- Podłączenie rejestratora: Sonda zostanie podłączona do małego, przenośnego rejestratora, który zazwyczaj nosi się na pasku lub w niewielkiej torbie na ramię.
- Dzienniczek objawów: Otrzymasz instrukcję, jak prowadzić dzienniczek. Przez całą dobę będziesz zapisywać momenty posiłków, picia, leżenia, a także wszelkie odczuwane objawy, takie jak zgaga czy odbijanie.
- Normalne funkcjonowanie: Poza unikaniem kąpieli i prysznica (aby nie zamoczyć rejestratora), możesz prowadzić normalny tryb życia pracować, jeść, spać.
- Usunięcie sondy: Po upływie 24 godzin zgłosisz się na badanie kontrolne, podczas którego sonda zostanie usunięta. Następnie dane z rejestratora zostaną przeanalizowane przez lekarza.
Refluks kwaśny czy niekwaśny? Co impedancja mówi lekarzowi?
Tradycyjna pH-metria mierzy jedynie ilość kwasu w przełyku. Jednak nie wszystkie objawy refluksu są spowodowane przez kwas. Czasami refluks może być spowodowany przez gazy lub płynną treść żołądkową, która nie jest wystarczająco kwaśna, aby zostać zarejestrowana przez czujnik pH. I tu z pomocą przychodzi impedancja. Pomiar impedancji pozwala na wykrycie każdego epizodu zarzucania treści do przełyku, niezależnie od jej pH. Dzięki temu lekarz może zidentyfikować tzw. refluks niekwaśny, który jest częstą przyczyną dolegliwości u pacjentów, którzy nie odpowiadają na leczenie IPP lub u których pH-metria nie wykazała istotnych zmian. Połączenie pomiaru pH z impedancją daje pełniejszy obraz sytuacji i pozwala na trafniejsze rozpoznanie.
Manometria przełyku gdy trzeba sprawdzić "mechanikę" połykania
Na czym polega badanie ciśnienia w przełyku i dlaczego jest ważne?
Manometria przełyku to badanie czynnościowe, które skupia się na ocenie "mechaniki" działania przełyku. Pozwala ono zmierzyć siłę i koordynację skurczów mięśni przełyku oraz ocenić napięcie jego zwieraczy zarówno dolnego, który oddziela przełyk od żołądka, jak i górnego, znajdującego się w okolicy gardła. Dlaczego jest to ważne w kontekście refluksu? Ponieważ nieprawidłowe funkcjonowanie tych struktur może być przyczyną cofania się treści żołądkowej. Na przykład, jeśli dolny zwieracz przełyku jest zbyt słaby lub rozluźnia się w niewłaściwych momentach, treść żołądkowa łatwiej przedostaje się do przełyku. Manometria pomaga zidentyfikować takie problemy, dostarczając lekarzowi kluczowych informacji o motoryce przełyku.
Kiedy lekarz zleci manometrię? Główne wskazania
Manometria przełyku nie jest badaniem wykonywanym rutynowo u każdego pacjenta z objawami refluksu. Lekarz zleca ją zazwyczaj w określonych sytuacjach:
- Przed planowaną operacją antyrefluksową: Jest to kluczowe badanie kwalifikacyjne. Pozwala ocenić, czy pacjent jest dobrym kandydatem do zabiegu chirurgicznego i jaki rodzaj operacji będzie najbezpieczniejszy.
- W diagnostyce zaburzeń połykania (dysfagii): Gdy pacjent skarży się na trudności w przełykaniu, a inne przyczyny zostały wykluczone, manometria może pomóc zidentyfikować problem z motoryką przełyku.
- W nietypowych objawach refluksu: Jeśli objawy pacjenta są nietypowe, lub jeśli leczenie farmakologiczne nie przynosi efektów pomimo prawidłowych wyników gastroskopii i pH-metrii, manometria może pomóc znaleźć przyczynę.
- W celu wykluczenia innych chorób: Czasami objawy innych schorzeń przełyku mogą naśladować refluks. Manometria pomaga je odróżnić.
Jak to badanie pomaga w kwalifikacji do leczenia operacyjnego?
Leczenie operacyjne choroby refluksowej przełyku, choć skuteczne, wymaga starannej kwalifikacji pacjenta. Manometria odgrywa tu kluczową rolę. Pozwala ona ocenić nie tylko siłę dolnego zwieracza przełyku, ale także ogólną zdolność przełyku do prawidłowego transportu pokarmu. Jeśli przełyk ma poważne zaburzenia motoryki, operacja antyrefluksowa może przynieść więcej szkody niż pożytku, prowadząc np. do nasilenia problemów z połykaniem. Dzięki manometrii chirurg może dobrać odpowiednią technikę operacyjną, która będzie najlepiej dopasowana do indywidualnych potrzeb pacjenta, minimalizując ryzyko powikłań i maksymalizując szansę na sukces terapeutyczny.
RTG z kontrastem i inne badania kiedy są potrzebne?
Czy prześwietlenie przełyku może wykryć przyczynę refluksu?
Badanie radiologiczne przełyku z podaniem środka kontrastowego, najczęściej barytu, jest jedną z metod obrazowania górnego odcinka przewodu pokarmowego. Polega ono na tym, że pacjent wypija specjalny płyn, który pokrywa ściany przełyku i żołądka, a następnie wykonuje się serię zdjęć rentgenowskich. RTG z kontrastem jest szczególnie przydatne do uwidocznienia nieprawidłowości anatomicznych. Może pomóc w wykryciu przepukliny rozworu przełykowego (kiedy część żołądka przesuwa się do klatki piersiowej), zwężeń przełyku, uchyłków czy przetok. Chociaż nie jest to badanie bezpośrednio oceniające refluks, może dostarczyć cennych informacji o budowie przewodu pokarmowego, które są ważne w kontekście diagnostyki. Jednak w porównaniu do gastroskopii czy pH-metrii, jego rola w bezpośredniej diagnozie samej choroby refluksowej jest mniejsza.
Jakie inne, rzadziej stosowane testy wchodzą w grę?
W medycynie, podobnie jak w życiu, nie ma jednego uniwersalnego rozwiązania. W przypadkach szczególnie trudnych do zdiagnozowania, gdy standardowe metody nie przynoszą odpowiedzi, lekarze mogą rozważyć zastosowanie bardziej specjalistycznych badań. Mogą to być na przykład zaawansowane techniki endoskopowe z użyciem powiększenia lub barwników, czy też badania oceniające skład zarzucanej treści. Czasami wykonuje się również badania oceniające funkcję żołądka. Decyzja o wyborze takiego rzadziej stosowanego testu zawsze należy do lekarza specjalisty i jest podejmowana indywidualnie, w zależności od konkretnych objawów i potrzeb pacjenta.
Które badanie jest dla mnie? Jak lekarz dobiera strategię diagnostyczną?
Podsumowanie ścieżki diagnostycznej: od objawów do precyzyjnej diagnozy
Proces diagnostyczny choroby refluksowej przełyku jest jak układanie puzzli każdy element, od pierwszych objawów, przez wywiad lekarski, aż po specjalistyczne badania, pomaga zbudować pełny obraz sytuacji. Zaczyna się od Twoich dolegliwości i rozmowy z lekarzem. Jeśli objawy są typowe i nie ma sygnałów alarmowych, lekarz może zaproponować próbę leczenia lekami. Gdy to nie wystarcza lub gdy sytuacja jest bardziej skomplikowana, kieruje na konkretne badania. Gastroskopia pozwala zobaczyć, co dzieje się w przełyku, pH-metria z impedancją obiektywnie mierzy refluks, a manometria ocenia funkcję mięśni. Lekarz analizuje wszystkie te informacje, aby postawić trafną diagnozę i dobrać najlepszą strategię leczenia. Pamiętaj, że ten proces jest zawsze indywidualny i dostosowany do Twoich potrzeb.
Przeczytaj również: AST: Co oznacza podwyższony poziom? Objawy i przyczyny
Rola poszczególnych badań zrozum swój plan diagnostyczny
Każde z omówionych badań ma swoją unikalną rolę w procesie diagnostycznym. Gastroskopia jest jak inspekcja pozwala lekarzowi zajrzeć do wnętrza i ocenić stan błony śluzowej, wykrywając uszkodzenia i powikłania. 24-godzinna pH-metria z impedancją działa jak monitor obiektywnie rejestruje, jak często i w jakich sytuacjach dochodzi do zarzucania treści żołądkowej. Manometria z kolei bada "silnik" przełyku, oceniając, jak sprawnie działają jego mięśnie i zwieracze. Rozumiejąc, jaką rolę pełni każde z tych badań, możesz lepiej współpracować z lekarzem i świadomie uczestniczyć w procesie diagnostycznym. Twój lekarz, bazując na Twojej indywidualnej sytuacji, dobierze odpowiednią sekwencję badań, aby uzyskać jak najpełniejszy obraz i zapewnić Ci najlepszą możliwą opiekę.