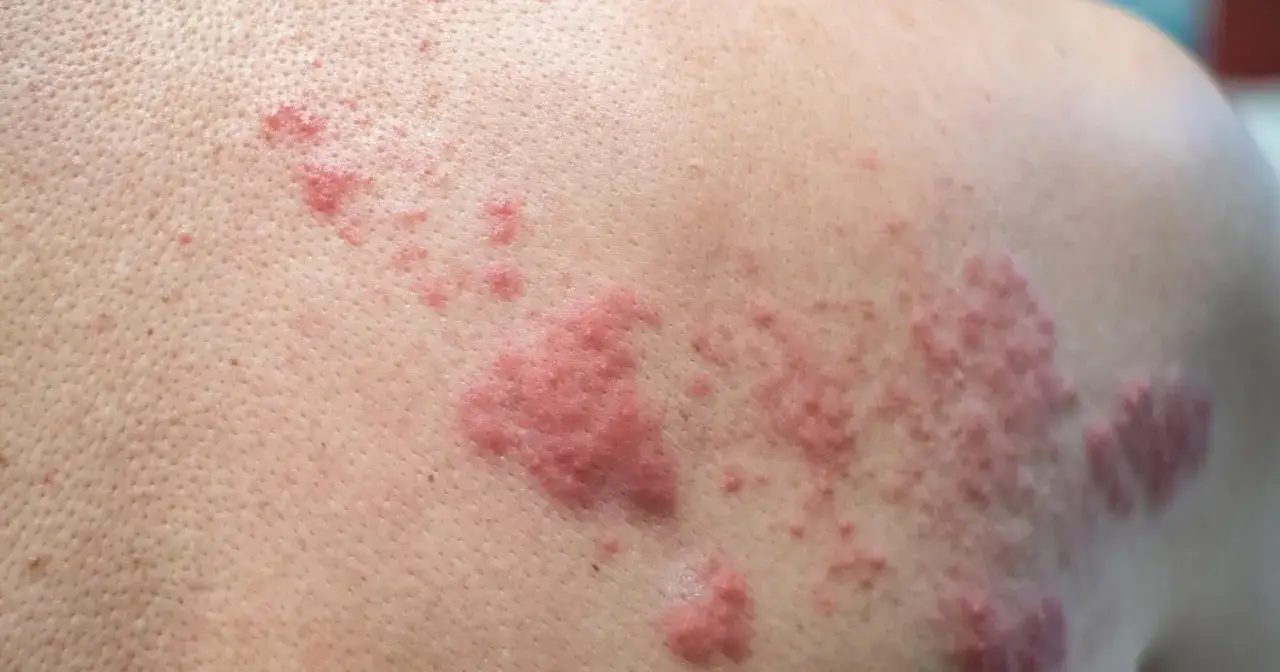
Półpasiec, znany również jako herpes zoster, to choroba wywoływana przez reaktywację wirusa Varicella zoster virus (VZV) tego samego, który odpowiada za ospę wietrzną. Po przebyciu ospy wietrznej wirus pozostaje w organizmie w stanie uśpienia, a jego ponowna aktywacja, często spowodowana osłabieniem odporności, stresem lub wiekiem, prowadzi do pojawienia się półpaśca. Ta choroba może być niezwykle bolesna i, co gorsza, prowadzić do długotrwałych powikłań, takich jak przewlekły ból neuropatyczny, znany jako neuralgia popółpaścowa. Dlatego tak ważne jest, aby nie lekceważyć pierwszych objawów i jak najszybciej podjąć odpowiednie leczenie.
Półpasiec: Dlaczego szybka reakcja i właściwe leki są kluczowe?
Czym jest półpasiec i dlaczego nie można go lekceważyć?
Półpasiec to choroba zakaźna wywoływana przez wirusa Varicella zoster virus (VZV). Po przebyciu ospy wietrznej wirus pozostaje w organizmie w stanie uśpienia, a jego reaktywacja może prowadzić do rozwoju półpaśca. Choroba ta charakteryzuje się zazwyczaj bolesną wysypką w postaci pęcherzyków, która pojawia się po jednej stronie ciała, wzdłuż przebiegu nerwu. Nie można jej lekceważyć ze względu na silny ból, który często towarzyszy schorzeniu, a także z powodu ryzyka poważnych powikłań. Najczęstszym i najbardziej uciążliwym powikłaniem jest neuralgia popółpaścowa (PHN), czyli przewlekły ból nerwu, który może utrzymywać się miesiącami, a nawet latami po ustąpieniu wysypki.
Pierwsze objawy, które powinny zaalarmować ból wyprzedzający wysypkę
Zanim pojawi się charakterystyczna wysypka, półpasiec często daje o sobie znać w postaci niepokojących sygnałów. Zazwyczaj pierwszym symptomem jest ból, pieczenie, mrowienie lub intensywne swędzenie skóry w określonym obszarze ciała. Ten ból może być początkowo mylony z innymi dolegliwościami, takimi jak zapalenie nerwu czy nawet problemy z kręgosłupem. Dopiero po kilku dniach pojawia się wysypka najpierw w postaci zaczerwienienia, a następnie grupy pęcherzyków wypełnionych płynem. Ważne jest, aby pamiętać, że wysypka w półpaścu jest zazwyczaj jednostronna, co oznacza, że pojawia się po jednej stronie ciała i nie przekracza linii środkowej.
Rozpoznanie półpaśca: kiedy natychmiast udać się do lekarza?
Kluczowe dla skuteczności leczenia półpaśca jest jak najszybsze rozpoczęcie terapii przeciwwirusowej. Idealnie byłoby rozpocząć ją w ciągu 72 godzin od momentu pojawienia się wysypki. Im szybciej podamy leki, tym większa szansa na złagodzenie objawów i uniknięcie powikłań. Istnieją jednak sytuacje, które wymagają natychmiastowej konsultacji lekarskiej, nawet jeśli wysypka jest jeszcze niewielka:
- Pojawienie się zmian na twarzy, zwłaszcza w okolicy oka lub ucha. Półpasiec oczny może prowadzić do utraty wzroku, a półpasiec uszny do problemów ze słuchem czy nawet paraliżu nerwu twarzowego.
- Bardzo silny ból, który utrudnia codzienne funkcjonowanie.
- Osłabienie odporności pacjenta, np. z powodu choroby przewlekłej (cukrzyca, HIV), terapii immunosupresyjnej, chemioterapii lub podeszłego wieku. U tych osób ryzyko ciężkiego przebiegu i powikłań jest znacznie wyższe.
W tych przypadkach nie należy zwlekać z wizytą u lekarza, ponieważ szybka interwencja medyczna może uratować zdrowie, a nawet życie.
Podstawa leczenia: Leki przeciwwirusowe w walce z półpaścem
Acyklowir, walacyklowir, famcyklowir jak działają i który lek wybrać?
Podstawą leczenia półpaśca są leki przeciwwirusowe, które hamują namnażanie się wirusa VZV. W Polsce najczęściej stosuje się trzy substancje czynne: acyklowir, walacyklowir i famcyklowir. Wszystkie te leki działają poprzez blokowanie enzymów niezbędnych wirusowi do replikacji DNA, co skutecznie hamuje jego rozwój w organizmie. Walacyklowir i famcyklowir są tzw. prolekami acyklowiru. Oznacza to, że w organizmie są przekształcane do aktywnej postaci acyklowiru, ale dzięki swojej budowie chemicznej charakteryzują się lepszą przyswajalnością z przewodu pokarmowego (wyższą biodostępnością) i pozwalają na rzadsze dawkowanie, co jest wygodniejsze dla pacjenta. Wybór konkretnego leku zależy od decyzji lekarza, który bierze pod uwagę stan pacjenta, nasilenie objawów i ewentualne choroby współistniejące. Należy pamiętać, że wszystkie te leki są dostępne wyłącznie na receptę.
Leki na półpasiec na receptę dlaczego są tak skuteczne?
Leki przeciwwirusowe dostępne na receptę są fundamentem skutecznego leczenia półpaśca. Ich siła działania tkwi w wysokich dawkach i specyfice działania skierowanej bezpośrednio przeciwko wirusowi VZV. Dzięki temu nie tylko znacząco skracają czas trwania choroby i łagodzą jej objawy, takie jak ból i wysypka, ale przede wszystkim minimalizują ryzyko rozwoju powikłań. Najważniejszym z nich jest neuralgia popółpaścowa (PHN), czyli przewlekły ból nerwowy, który może utrzymywać się przez wiele miesięcy, a nawet lat. Wczesne włączenie silnych leków przeciwwirusowych jest najskuteczniejszą strategią zapobiegania tej uciążliwej dolegliwości.
Czy leki na półpasiec bez recepty (np. Heviran Comfort) wystarczą? Kiedy można je stosować?
Na rynku dostępne są preparaty zawierające acyklowir w niższych dawkach, które można kupić bez recepty, przykładem jest Heviran Comfort. Choć mogą one przynieść pewną ulgę w łagodniejszych przypadkach, a także wspomagać leczenie, zazwyczaj nie są wystarczające do skutecznego zwalczenia półpaśca. Leczenie przyczynowe półpaśca wymaga bowiem stosowania wyższych dawek acyklowiru lub jego proleków, które dostępne są na receptę. Preparaty bez recepty mogą być rozważane jako uzupełnienie terapii, ale nie powinny zastępować leków przepisanych przez lekarza, zwłaszcza u pacjentów z obniżoną odpornością, ciężkimi objawami choroby lub grup ryzyka. Zawsze warto skonsultować się z lekarzem lub farmaceutą przed zastosowaniem jakiegokolwiek leku.
Jak długo trwa kuracja przeciwwirusowa i dlaczego nie wolno jej przerywać?
Standardowa kuracja przeciwwirusowa w leczeniu półpaśca trwa zazwyczaj od 7 do 10 dni. Czas ten może być jednak modyfikowany przez lekarza w zależności od indywidualnego stanu pacjenta, nasilenia objawów oraz rodzaju przyjmowanego leku. Niezwykle ważne jest, aby nie przerywać leczenia przed czasem, nawet jeśli objawy choroby ustąpią wcześniej. Przedwczesne zakończenie terapii może prowadzić do nawrotu choroby, rozwoju oporności wirusa na leki, a także zwiększa ryzyko wystąpienia powikłań, takich jak neuralgia popółpaścowa. Zawsze należy ściśle przestrzegać zaleceń lekarza dotyczących dawkowania i czasu trwania terapii.
Jak skutecznie uśmierzyć ból? Przegląd leków przeciwbólowych na półpasiec
Leki dostępne bez recepty: Paracetamol i NLPZ (ibuprofen, ketoprofen)
Ból towarzyszący półpaścowi może być bardzo dokuczliwy, dlatego kluczowym elementem terapii jest jego skuteczne łagodzenie. W przypadku bólu o nasileniu łagodnym do umiarkowanego, skuteczne mogą okazać się leki dostępne bez recepty. Należą do nich przede wszystkim paracetamol, który działa przeciwbólowo i przeciwgorączkowo, oraz niesteroidowe leki przeciwzapalne (NLPZ), takie jak ibuprofen czy ketoprofen. NLPZ-y oprócz działania przeciwbólowego wykazują również właściwości przeciwzapalne. Ważne jest, aby stosować je zgodnie z zaleceniami zawartymi w ulotce lub wskazaniami lekarza czy farmaceuty, zwracając uwagę na potencjalne przeciwwskazania, takie jak choroby żołądka czy nerek.
Gdy ból jest nie do zniesienia: Leki przeciwbólowe na receptę (opioidy, tramadol)
W sytuacjach, gdy ból związany z półpaścem jest wyjątkowo silny i nie reaguje na leki dostępne bez recepty, lekarz może zdecydować o przepisaniu silniejszych środków przeciwbólowych. Wśród nich znajdują się leki z grupy opioidów, takie jak tramadol. Są to substancje o silnym działaniu przeciwbólowym, które skutecznie radzą sobie z nawet bardzo intensywnym bólem. Ze względu na ich potencjał uzależniający i możliwość wystąpienia poważnych skutków ubocznych, leki te są dostępne wyłącznie na receptę i wymagają ścisłego nadzoru lekarskiego. Lekarz dobiera dawkę i czas trwania terapii indywidualnie dla każdego pacjenta.
Neuralgia popółpaścowa jak leczyć przewlekły ból neuropatyczny? (gabapentyna, pregabalina)
Neuralgia popółpaścowa (PHN) to jedno z najczęstszych i najbardziej uciążliwych powikłań półpaśca. Jest to przewlekły ból o charakterze neuropatycznym, który może utrzymywać się przez długi czas po ustąpieniu wysypki. Leczenie bólu neuropatycznego różni się od standardowego leczenia bólu. W tym przypadku często stosuje się leki, które pierwotnie były przeznaczone do leczenia padaczki lub stanów lękowych. Należą do nich gabapentyna i pregabalina, które są uważane za leki pierwszego rzutu w terapii PHN. Mogą one skutecznie łagodzić ból poprzez stabilizację nadmiernego pobudzenia nerwów. Inne opcje terapeutyczne obejmują również trójpierścieniowe leki przeciwdepresyjne, takie jak amitryptylina, które w niskich dawkach wykazują działanie przeciwbólowe w bólach neuropatycznych.
Plastry z lidokainą i kapsaicyną: Miejscowe uśmierzanie bólu nerwowego
Oprócz leków doustnych, w łagodzeniu bólu neuropatycznego, zwłaszcza w przebiegu neuralgii popółpaścowej, pomocne mogą być preparaty stosowane miejscowo. Szczególnie skuteczne są plastry zawierające lidokainę lub kapsaicynę. Lidokaina, jako środek znieczulający miejscowo, blokuje przewodzenie impulsów bólowych w zakończeniach nerwowych. Kapsaicyna natomiast, pochodząca z papryczek chili, działa poprzez desensytyzację (zmniejszenie wrażliwości) zakończeń nerwowych na bodźce bólowe. Plastry te mogą przynieść ulgę w bólu w konkretnym obszarze, minimalizując jednocześnie ryzyko ogólnoustrojowych skutków ubocznych.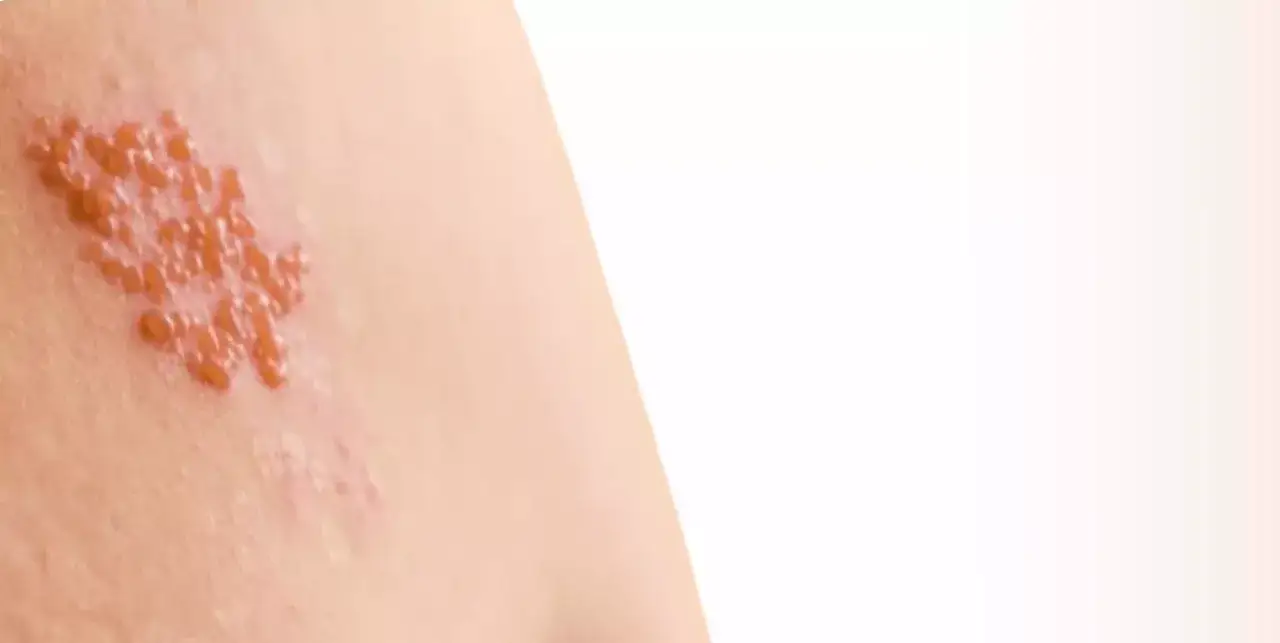
Pielęgnacja skóry i leczenie miejscowe co przyniesie ulgę?
Maści i kremy na półpasiec: Co naprawdę pomaga na swędzenie i pęcherze?
Zmiany skórne w półpaścu, choć nie są głównym problemem terapeutycznym, mogą powodować znaczny dyskomfort, objawiający się swędzeniem i podrażnieniem. Aby przynieść ulgę i wspomóc proces gojenia, można stosować miejscowo preparaty o działaniu łagodzącym i wysuszającym. Skuteczne mogą być maści zawierające tlenek cynku, który działa ściągająco i ochronnie, a także pudry płynne z dodatkiem substancji takich jak kalamina czy anestezyna, które przynoszą ukojenie i zmniejszają uczucie swędzenia. Ważne jest, aby unikać stosowania miejscowych leków przeciwwirusowych, ponieważ nie wykazują one skuteczności w leczeniu półpaśca, a mogą podrażniać skórę.
Preparaty odkażające i wysuszające jak prawidłowo dbać o zmiany skórne?
Utrzymanie czystości i higieny zmian skórnych jest niezwykle ważne w przebiegu półpaśca, aby zapobiec wtórnym infekcjom bakteryjnym, które mogłyby skomplikować przebieg choroby. Zaleca się stosowanie delikatnych preparatów odkażających, które nie podrażniają skóry. Dobrym wyborem mogą być preparaty na bazie oktenidyny, takie jak Octenisept, lub łagodne roztwory, np. wodny roztwór nadmanganianu potasu (w niskim stężeniu). Kluczowe jest również utrzymywanie skóry w czystości i suchości, co sprzyja prawidłowemu gojeniu się pęcherzyków i zapobiega ich pękaniu oraz rozprzestrzenianiu się infekcji. Oto kilka praktycznych porad:
- Delikatnie przemywaj zmiany skórne dwa razy dziennie przy użyciu preparatu odkażającego i jałowego gazika.
- Po umyciu osuszaj skórę poprzez przykładanie jałowego gazika, unikając pocierania.
- Dbaj o luźną, przewiewną odzież, najlepiej bawełnianą, która nie będzie ocierać podrażnionej skóry.
- Unikaj kontaktu zmian skórnych z kosmetykami, perfumami czy innymi substancjami, które mogą wywołać podrażnienie.
- Regularnie zmieniaj opatrunki, jeśli są stosowane, aby zapewnić higienę.
Czego unikać w pielęgnacji? Najczęstsze błędy pogarszające stan skóry
Podczas leczenia półpaśca łatwo o błędy, które mogą spowolnić gojenie lub pogorszyć stan skóry. Należy bezwzględnie unikać kilku rzeczy:
- Drapania zmian skórnych: Choć swędzenie może być silne, drapanie może prowadzić do uszkodzenia naskórka, wtórnych infekcji bakteryjnych i powstawania blizn.
- Noszenia ciasnej, syntetycznej odzieży: Materiał ocierający o pęcherzyki może je uszkodzić i podrażnić skórę. Luźne, bawełniane ubrania są najlepszym wyborem.
- Stosowania drażniących kosmetyków: Perfumy, alkoholowe toniki czy agresywne środki myjące mogą nasilać podrażnienie i opóźniać gojenie.
- Aplikowania miejscowych leków przeciwwirusowych: Jak wspomniano wcześniej, nie są one skuteczne w leczeniu półpaśca i mogą być szkodliwe dla skóry.
- Próby samodzielnego "przebijania" pęcherzyków: Pęcherzyki powinny samoistnie pękać i zasychać. Próby ich usuwania mogą prowadzić do infekcji i blizn.
Przestrzeganie tych zaleceń pomoże zapewnić prawidłowy przebieg gojenia i zminimalizować ryzyko powikłań skórnych.

Szczepionka na półpasiec (Shingrix) najlepsza forma profilaktyki
Dla kogo przeznaczone jest szczepienie i dlaczego warto je rozważyć po 50. roku życia?
Ryzyko zachorowania na półpasiec i wystąpienia jego powikłań, zwłaszcza neuralgii popółpaścowej, znacząco wzrasta wraz z wiekiem. Dlatego szczepionka przeciw półpaścowi, znana pod nazwą Shingrix, jest szczególnie zalecana osobom po 50. roku życia. W tym wieku układ odpornościowy naturalnie słabnie, co sprzyja reaktywacji wirusa VZV. Szczepienie Shingrix to najskuteczniejsza metoda zapobiegania tej chorobie i jej potencjalnie wyniszczającym powikłaniom. Warto rozważyć ją również u młodszych dorosłych, którzy należą do grup podwyższonego ryzyka, np. z powodu obniżonej odporności, chorób przewlekłych czy planowanych zabiegów medycznych.
Skuteczność i bezpieczeństwo szczepionki co mówią badania?
Szczepionka Shingrix jest uznawana za przełom w profilaktyce półpaśca. Badania kliniczne wykazały jej niezwykle wysoką skuteczność ponad 90% w zapobieganiu zachorowaniu na półpasiec oraz w redukcji ryzyka rozwoju neuralgii popółpaścowej. Jest to znacząco więcej niż w przypadku starszych szczepionek. Profil bezpieczeństwa Shingrix jest również bardzo dobry. Najczęściej zgłaszane działania niepożądane są łagodne i krótkotrwałe, takie jak ból, zaczerwienienie czy obrzęk w miejscu wstrzyknięcia, a także zmęczenie, bóle mięśni czy gorączka. Objawy te zazwyczaj ustępują samoistnie w ciągu kilku dni. Poważne reakcje alergiczne są niezwykle rzadkie.
Szczepienie na półpasiec w Polsce: Dostępność, cena i możliwości refundacji
Szczepionka Shingrix jest dostępna w Polsce w aptekach i punktach szczepień. Należy jednak pamiętać, że jest to szczepionka płatna. Jej cena może się różnić w zależności od miejsca zakupu i aktualnych promocji, ale zazwyczaj jest to wydatek kilkuset złotych za jedną dawkę (szczepienie składa się z dwóch dawek podawanych w odstępie 2-6 miesięcy). Istnieją jednak pewne możliwości refundacji. Szczepienie jest częściowo refundowane dla pacjentów w wieku 65 lat i starszych, którzy cierpią na określone choroby przewlekłe, a także dla osób powyżej 18. roku życia należących do grup ryzyka. Szczegółowe informacje na temat refundacji można uzyskać u lekarza lub w aptece.
Leczenie półpaśca w szczególnych przypadkach: Co musisz wiedzieć?
Półpasiec oczny i uszny dlaczego wymagają pilnej interwencji specjalistycznej?
Półpasiec, który pojawia się w okolicy oka (półpasiec oczny) lub ucha (półpasiec uszny, znany również jako zespół Ramsaya Hunta), stanowi szczególne zagrożenie i wymaga natychmiastowej konsultacji ze specjalistą. Półpasiec oczny, atakując nerw wzrokowy, może prowadzić do poważnych konsekwencji, w tym do trwałej utraty wzroku, zapalenia rogówki czy jaskry. Z kolei półpasiec uszny może spowodować utratę słuchu, szumy uszne, zawroty głowy, a nawet paraliż nerwu twarzowego, prowadzący do opadnięcia jednej strony twarzy. W tych przypadkach kluczowa jest szybka interwencja okulisty lub laryngologa, którzy wdrożą odpowiednie leczenie, często obejmujące wysokie dawki leków przeciwwirusowych i kortykosteroidów.
Terapia u osób z obniżoną odpornością i chorobami przewlekłymi
Pacjenci z obniżoną odpornością, tacy jak osoby zakażone wirusem HIV, po przeszczepach narządów, w trakcie chemioterapii, czy osoby cierpiące na ciężkie choroby autoimmunologiczne, stanowią grupę podwyższonego ryzyka. U tych osób półpasiec może mieć znacznie cięższy przebieg, być bardziej rozległy i częściej prowadzić do poważnych powikłań. Terapia przeciwwirusowa u tych pacjentów często wymaga stosowania wyższych dawek leków, dłuższego czasu leczenia, a czasami nawet podawania leków dożylnie. Niezbędne jest również ścisłe monitorowanie stanu zdrowia pacjenta przez zespół lekarzy specjalistów.
Przeczytaj również: Leki na miażdżycę: jak działają, co wybrać i kiedy iść do lekarza
Czy półpasiec w ciąży jest groźny i jak wygląda leczenie?
Półpasiec w ciąży, choć może być stresujący dla przyszłej matki, zazwyczaj nie stanowi tak dużego zagrożenia dla płodu, jak pierwotna infekcja wirusem ospy wietrznej (VZV). Wirus półpaśca nie przenika łatwo przez łożysko i nie powoduje zazwyczaj wad wrodzonych. Niemniej jednak, półpasiec w ciąży wymaga szczególnej uwagi i ścisłego nadzoru lekarskiego. Leczenie przeciwwirusowe, podobne do tego stosowanego u innych dorosłych pacjentów, jest nadal ważne, aby złagodzić objawy u matki i zmniejszyć ryzyko powikłań. Decyzję o rodzaju i sposobie leczenia podejmuje lekarz ginekolog we współpracy z lekarzem chorób zakaźnych, biorąc pod uwagę bezpieczeństwo zarówno matki, jak i rozwijającego się dziecka.